2024.03.29
乳管内乳頭腫は、乳腺の乳管にできるいわばポリープです。大腸や胃など消化管の粘膜にできるポリープが腸管内乳頭腫、そして乳腺乳管の粘膜にできるポリープが乳管内乳頭腫です。
これについては実際の大腸内視鏡で観察される大腸ポリープの写真を過去に解説しているので参照してください。大腸のポリープも大腸がんではない、つまり悪性ではありません。良性です。
でも大腸のポリープは切除されます。それは将来、その場所にがんが発生するリスクがあるからです。もっといえばすでに発生”している”かもしれない、それを切除すれば調べることができます。今は大腸ポリープのほとんどを内視鏡ですべて切除して調べることもできるようになりました。
しかし乳管内乳頭腫はそうはいきません。切除するとなると現在の医療器具では内視鏡的に切除する方法は見つかっておらず、手術をするしかありません。ラジオ波や凍結でそれを実質的に破壊することはできますが、それでは診断はつかなくなります。
乳管内乳頭腫は、乳管の粘膜にできるポリープです。大腸や胃などの腸管とミルクを運ぶ乳管では、太さが全く異なります。当然できるポリープの大きさも全く異なります。
そして腸管は原則入口一つで出口も一つ。乳管は乳頭に20程度の開口部があり、中で複雑に分岐しながら乳腺の隅々まで分布して、作られたミルクを乳頭に運んできます。乳管については、過去のこの記事を参照してくださってもいいかもしれません。
この記事の中で、実際に乳管の中に挿入したカメラ(内視鏡)で捉えた乳管内乳頭腫の写真を提示しています。下記にもう一度それを出します。解像度が低いので少し離れてみた方がいいかもしれません。これは乳管に挿入できるようなとても細いカメラでとられた映像だからです。
乳管内視鏡は、幹が空洞になった樹木の隅から隅の枝まで観察するようなもので、そのすべてを観察することはもともとできません。その上、歯がゆいのですが、こうしてポリープを見つけて、観察することができてもカメラ自体があまりに細いので、それを切除することができないのです。手を出すことができない。観察ができ、場所が同定できても、診断を完全につけるには結局手術しかないのです。
さて この乳管内乳頭腫 いろいろなことがわかっていません。
乳頭腫は何度もくりかえしますが良性です。乳頭腫と診断された時点では良性です。
ただ乳管内乳頭腫は、大腸ポリープ、つまり腸管内乳頭腫のようにがんになるのでしょうか? なるとしたらどれくらいの確率で? そしてどれくらいの期間で変化していくのでしょうか?
これを”乳管内乳頭腫”の自然史と言います。
2021年 ジェシカ・リンバーグDrの研究があります。
Limberg J, Kucher W, Fasano G, Hoda S, Michaels A, Marti JL. Intraductal Papilloma of the Breast: Prevalence of Malignancy and Natural History Under Active Surveillance. Ann Surg Oncol. 2021; 28: 6032-40.
全体を切除せず、一部を採取する針生検を施行し、乳管内乳頭腫と診断された175 個の 病変を有する 152 人の患者(平均年齢 51 ± 13 歳) を10年間(1999年から2019年)の病理と画像記録で遡及的にレビューしたものです。
最初の画像診断では 乳管内乳頭腫の平均サイズは 8 ± 4 mm でした。
大部分の病変 (57%、n = 99) は直ちに切除されてましたが、76 例 (43%) は定期的に画像検査で経過観察され、追跡期間中央値は 15 か月 (範囲、5 ~ 111 か月) でした。
直ちに切除された乳管内乳頭腫 のうち、外科的病理学では 97% (n = 96) で良性所見が、3% (n = 3) で上皮内乳管癌(DCIS これは非浸潤癌と呼ばれて100%治癒することが知られています)が明らかになりました。(筆者コメント:この数字を覚えていてください。3%を多いと感じられる人もおられるし、少ないと感じられる人もおられます。良性であるとされた乳管内乳頭腫が、切除によって全体を観察してみるとがんであった、これを”アップグレード”といいます。これからこのアップグレードの確率についても話をしていきます。)
積極的に経過観察とした残りの乳管内乳頭腫では、 72% (n = 55) が安定したままであり、25% (n = 19) が消失!またはサイズが減少しました。(つまり97%はそのまま安定しているか、消えてしまう!ということになります。当院でも理事の西原が追跡している乳管内乳頭腫をたくさん持っていますが、「結構な頻度で消えるよ」といわれていました。ここではその確率は1/4ということが示されています。)
しかし2年後、4%は画像検査でサイズが増大しており、その後切除され、最終病理検査では1例は上皮内乳管癌(DCIS)となり、1例は結局、良性の乳管内乳頭腫とされました。
結論 病理学的に 異型性のない乳管内乳頭腫では、そのときにそのまま切除しても(転移をきたし、命にかかわるような)浸潤癌は観察されませんでした。またそのまま経過観察としても病変の 96% は 進行しませんでした。
針生検で一部を観察し、乳管内乳頭腫と診断された患者さんは、その時すぐに切除する必要はないでしょう。経過観察をしていけば、変化が見られた時に切除をすればそれで命をとられるようなことはない、といえるでしょう。
乳管内乳頭腫と診断されても、少なくともすぐに切除しなければならない、ということはなさそうです。経過観察していれば問題ない、命を取られるようなことはない、と言えます。
経過観察する中で 1/4は消失してしまうこともあるようです。
ただ経過観察は、どれくらいの期間ごとに、どれくらいの長さで見ていけばいいのでしょうか? 1年? 半年? この論文では平均15か月、最低でも1年ごとに観察されていました。ただ30歳で乳管内乳頭腫が見つかった人と、70歳で見つかった人では気にしながら観察していかなければならない期間の長さが全く異なります。この論文も含めて、「乳管内乳頭腫は長期的にはがんに変化することがあるのか?」については結論は出ていないようです。
実際この論文の研究でも57%の患者さんは診断されて直ちに、4%がのちに切除されています。直ちに切除となった理由はどこにあったのでしょうか?
この話 まだ続きます。
2024.03.22
米国臨床腫瘍学会(ASCO)は、2024年に成人がん患者へのワクチン接種に関するガイドラインを発表しました。
そこではわたしのような臨床医が化学治療をされている患者さんにガイドラインで推奨されているような抗がん剤治療を実施する際に、患者さんから受ける可能性のある重要な質問のいくつかに対処します(下の図、英語ですがあとから解説します)。
感染症に対するワクチン接種は、がん治療を受けている人にとって重要な予防策です。
逆に医師にとって、がんと診断された患者さんを、ワクチンで予防可能な病気から確実に守るための早期の措置を講じることは、重要かつ優れた処置と言えるでしょう。

カッコ内は筆者注
がん治療を受けている人は(その多くが化学治療や栄養不良などで免疫がおちているため)、ワクチンで予防できる特定の病気による重篤な結果に対してより脆弱です。これらの病気に対する予防接種を積極的に行うことは、感染性合併症から身を守り、もしかすると最終的にがん関連の転帰に影響を与える可能性のある治療の遅れの発生を避けるために重要です。
がん治療を受けている成人は、推奨されているすべてのワクチンを受けることが勧められます。肺炎による入院は、がん治療で最も一般的な感染性合併症の一つですが、ワクチンによってその重篤度は軽減されます。したがって、患者は肺炎球菌ワクチンと、インフルエンザ、RS ウイルス (RSV)、新型コロナウイルス感染症 (COVID-19) を含む季節性呼吸器ワクチンを引き続き接種する必要があります。成人では年齢に関係なく、がんの診断後に帯状疱疹のリスクが高まります。したがって、19 歳以上の患者は、帯状疱疹とそれに関連する合併症を予防するために、組換え帯状疱疹ワクチン (RZV) を受ける必要があります。 B 型肝炎ワクチンは、これまで予防接種を受けたことのない 19 ~ 59 歳のすべての成人に推奨されます。同様に、破傷風、ジフテリア、および無細胞百日咳ワクチン (Tdap) は広く推奨されているワクチンであり、患者には最新のワクチンを入手するよう奨励する必要があります。最後に、ヒトパピローマウイルス (HPV) ワクチンは、45 歳未満の成人の感染予防に重要です。
先に示したような推奨されているワクチンは、患者の免疫系ががん治療によって影響を受ける前に可能な限り最大限の防御を達成するため、がん治療を開始する前に投与することが理想的です。
インフルエンザ、RS ウイルス、および COVID-19 のワクチンは、これらのウイルスが地域的に一時的に広がる前に接種を受ける必要があります。国は、秋冬シーズン中にワクチンの状態を定期的に評価し施行する施策を行っていますが、これによってワクチン接種へのアクセスは容易になり、人々を教育し、健康状態や感染状況を改善するための重要な機会を提供しています。こうした季節性ワクチンは、化学療法、免疫療法、または放射線治療と同時に投与できます。治療中であり、白血球減少症や貧血がある場合に予防接種を避けるようとしてインフルエンザワクチンの接種時期を変更することはお勧めできません。明らかな利益が得られずに予防接種の機会を逃してしまう可能性があります。(たとえば組換え帯状疱疹ワクチンは19歳以上の方に少なくとも4週間の間隔をあけて2回接種ですが最初の1階を投与後に化学治療を施行し、白血球が下がっていたとしても)ワクチン接種が開始されたら、残りのワクチン接種を完了してからがん治療を開始するなどして遅らせてはいけません。
継続的ながん治療中であっても、感染防御を最大とするために、複数回投与しなければいけないワクチン投与のスケジュールを工夫することができます。
たとえば、RS ウイルス の 2 回目の投与は、推奨されている 2 ~ 6 か月の投与間隔ではなく、4 週間後に行うことができます。
下に示した表の B 型肝炎ワクチンのスケジュールには、免疫不全患者の免疫反応を改善するためのより高い抗原と追加用量が含まれています。さらに、臨床予防に必要な抗体レベルが満たされていない場合は(ワクチンを接種しても免疫がついていないと検査で判明した際には)、再ワクチン接種の必要性を評価するために、シリーズ終了後にB型肝炎抗体レベルをチェックする必要があります。
新型コロナウイルス感染症(COVID-19)ワクチンの接種は、ワクチンを接種しても免疫がつかないことが予想される、抗がん剤治療を受けている人に対して、2か月間隔で繰り返すことができ、ウイルスの市中流行がリスクになっている場合には強く検討されるべきです。
同種移植および自家移植のレシピエント(急性白血病などの疾患によって骨髄移植を受けなければならなくなった患者さん)は、小児期や移植前に接種していた過去のワクチン接種でついていた免疫を失うため、再免疫を受ける必要があります。
細胞除去療法(特定の白血球を除去する治療法)やキメラ抗原受容体T細胞治療(特定の白血球や免疫を就職する治療)を受けている特定の患者も、一部のワクチンによる再免疫から恩恵を受けることができ、これらの推奨事項はガイドラインでも取り上げられています。
| ワクチン | 推奨年齢 | スケジュール |
|---|---|---|
| インフルエンザ | 全年齢 | 毎年 |
| RSウィルス | 60歳以上 | 1度 |
| COVID-19 | 全年齢 | 行政の指針に従う |
| Tdap (破傷風、ジフテリア、無細胞百日咳) | 19歳以上 | Tdap を 1 回投与し、その後 10 年ごとにTd または Tdap ブースターを投与 |
| B型肝炎 | 19~59歳:対象 60歳以上:他の危険因子を持つ人は予防接種を受ける | 20歳以上の成人の場合、高抗原(40μg)を使用し、Recombivax HBシリーズを3回投与(0、1、6ヶ月)またはEngerix-Bシリーズを4回投与(0、1、2、6ヶ月)として投与します。 |
| 組換え帯状疱疹ワクチン | 19歳以上 | 少なくとも4週間の間隔をあけて2回接種 |
| 肺炎球菌ワクチン | 19歳以上 | PCV15 を 1 回投与、8 週間後に PPSV23 を投与、またはPCV20 を 1 回投与 |
| HPV | 19~26歳:対象 27~45歳:共有意思決定 | 3回接種、0、1~2、6か月 |

制御不能で重篤な感染症が発生する潜在的なリスクがあるため、がん患者への生ワクチンの接種は避けましょう。
米国の小児および成人で日常的に使用されている生ワクチンの例には、水痘、おたふく風邪、麻疹、風疹(MMR)および弱毒化インフルエンザ生ワクチン(LAIV)が含まれます。
現在米国で認可されている帯状疱疹ワクチンは非生ワクチン(RZV)であり、がん治療を受けている人に安全に投与できます(日本では、帯状疱疹の予防接種として「生ワクチン」と「不活化ワクチン」の2種類のワクチンが使われています。 帯状疱疹の予防接種を受けるときは、接種対象者や、接種する回数・接種にかかる費用などの情報を確認したうえでご自身の状況に合うワクチンを選ぶことが大切です。)。
以前の帯状疱疹ワクチンは生ウイルス製剤でしたが、2020 年以降米国では利用できなくなりました。がんと診断される前に生ワクチンを受けていた可能性がある人は、引き続き非生帯状疱疹ワクチンを受ける必要があります。現在認可されている非生ワクチンはすべて、がん患者にとって安全です(これはがん患者さんに対してであり、決して生ワクチンそのものが危険というものではありません)
(現在がん治療においては免疫チェックポイント阻害剤(ICI)が使用されています。こうした薬剤の使用によって)免疫関連の有害事象が悪化する可能性があるため、インフルエンザワクチンや新型コロナウイルス感染症ワクチンと、免疫チェックポイント阻害剤(ICI)の併用は危険ではないか、という考え方もありますが、そのこと自体 危険とは証明されていません。よって現状どちらのワクチンも安全で、ICI 治療を受けている患者にとって効果的だといえます。
同様に、造血幹細胞移植(HSCT) レシピエントにおけるさまざまなワクチンによる予防接種後の移植片対宿主病 (GVHD) の悪化に関する報告にはばらつきがみられます。したがって、免疫チェックポイント阻害剤ICI を受けている人、GVHD を患っている人、または GVHD を発症するリスクがある人は、推奨されているワクチンを避けるべきではありません。(その情報や研究結果には一貫性がなく、矛盾しているとされています。この状況では、ワクチンがGVHDを悪化させるかどうかは明確ではないため、その効果について一般的な結論を出すことが難しい、となります。)
異なる推奨されている非生ワクチン (表)を同じ来院時、または短い間隔で同時投与することは安全であり、ワクチン摂取量を増やすために強く推奨される戦略です。これは安全なアプローチであり、ワクチン間の免疫干渉はまずおこらないため安心して接種してください。
副作用を最小限に抑えるために、おのおののワクチン接種サイトを参照してください。(これは日本にもあります。)
患者さんと濃厚接触する可能性のある方、ご家族や介護者は、自分自身と周囲の人を守るために、年齢に応じたすべてのワクチンを受ける必要があります。
主治医、治療を担当するチームは、家族全員が季節性ワクチンを受け取ることをきちんとお話ししておく必要があります。
家族内での生ワクチンの使用の安全性はよくある質問です(生ワクチンは基本的に感染力を残した、弱めたものだからです)。
これらのワクチンには、水痘、おたふく風邪、麻疹、風疹(MMR)、弱毒化インフルエンザ生ワクチン(LAIV) などが含まれます。
がんの治療を受けている家族に感染する可能性があるため、濃厚接触者での使用について懸念が生じています。理論的にはもっともらしいですが、免疫不全の家庭内接触者への感染は稀であり、重大な結果を引き起こすことはありません。家庭内でこれらの伝染性の高い病気に対する免疫を維持するための適時のワクチン接種は、むしろ大きな利益をもたらします。したがって、がん患者の家族は、定期的に推奨されているすべての生ワクチンを受ける必要があります。唯一の例外は、造血幹細胞移植(HSCT) レシピエントの濃厚接触者には LAIV よりも不活化インフルエンザ ワクチンを優先的に使用することです。
他のリスクベースの生ワクチンの使用に関する注意事項は、ガイドラインで説明されています。(それぞれのワクチンごとに主治医に相談しましょう)
がん患者さんのワクチン接種のガイドラインが、米国で更新されていたので参考までに提示させていただきました。ただこれは米国のものであり、我が国とワクチンの内容やスケジュールなど、微妙に異なる点もあります。
主治医と相談して決めてください。
ただいくつか参考になる点がありました。
できれば生ワクチンの接種は避ける、不活化ワクチンがあるのならそちらを選択する、もそのひとつでしょう。またがんの治療に合わせて、スケジュールを調整できることもその一つです。皆さんのがん治療の参考になれば幸いです。
ホルモン受容体陽性 (HR陽性)、ヒト上皮成長因子受容体 2 陰性(HER2陰性)、リンパ節転移陽性の乳がん患者さんでは、再発リスクが高く (様々なデータがありますが5 年で最大 30%が見込まれます)、治療の強化、対策が必要とされてきました。
ホルモン剤による内分泌療法と併用して、2年間 術後に補助として アベマシクリブ(ベージニオ🄬)を飲用することは、現在では HR陽性HER2陰性、そして再発リスクが高いリンパ節転移陽性の患者に対する国際的に承認された標準治療になっています。
アベマシクリブは追跡期間中央値42カ月(4年弱)で、全患者が治療を終了した時点の2年間の治療を超えて、無浸潤病生存期間(IDFS)*および無遠隔再発生存期間(DRFS)の持続的な改善を示しました。
*無浸潤疾患生存期間とは、手術日から浸潤性病変の再発と判断された時点、またはあらゆる原 因による死亡日までの期間です。浸潤性病変とは、病理学的に、他臓器に転移を起こす能力があると判断される病変の総称です。つまりその病変の切除を行っても完治しない可能性が示唆される病変です。
全生存期間(OS)は未だ結論が出ていませんでしたが、今まで通りのホルモン剤による内分泌療法単独群と比較して、アベマシクリブを併用した群での死亡数が少なかったことから、おそらくアベマシクリブ併用群では最終的に生存率でも有利な結果が出ることが予想されていました。
ここでは最新のOSの評価結果を示します。
Rastogi P, O'Shaughnessy J, Martin M, Boyle F, Cortes J, Rugo HS, et al. Adjuvant Abemaciclib Plus Endocrine Therapy for Hormone Receptor–Positive, Human Epidermal Growth Factor Receptor 2–Negative, High-Risk Early Breast Cancer: Results From a Preplanned monarchE Overall Survival Interim Analysis, Including 5-Year Efficacy Ou. Journal of Clinical Oncology. 2024.

ベージニオ🄬は比較的新しい薬剤でジェネリックも存在しないため、大変高価です。会計の時にびっくりされる方も多いと思います。
加えて代表的な副作用は下痢です。下痢とまでいかなくてもたいていは軟便で苦労されておられる方も多いと思います。脱毛や嘔吐が多くみられる抗がん剤とまではいかないまでも副作用のないものではありません。白血球もよく下がってしまいます。
できたら治療が完了した後まで飲みたくない、そう思われている方も多いのではないでしょうか。さらにそれが2年継続しますから大変です。
メリットがわかれば、デメリットの我慢もできる、そう思って紹介しています。
この臨床試験を、monarchE 第 III 相グローバル試験と呼びます。
合計 5,637 人の患者が 2 つの群に割り当てられました。
コホート 1 ( 5,120名)は、少なくとも 4 つの腋窩リンパ節 転移あり、または組織学的に異型度3以上、 あるいは 腫瘍のサイズ が5cm 以上、のいずれかの特徴を伴う再発の高危険群です。
コホート 2 ( 517名)は、1 ~ 3 個のリンパ節転移陽性、あるいは細胞分裂指数 Ki-67 ≧ 20% である患者が含まれていました。
これらのコホート 1 とコホート 2 の集団を
ホルモン剤単独で治療する群と、アベマシクリブを2年間併用してホルモン治療を行う群のふたつにランダムに(1:1)割り当てました。
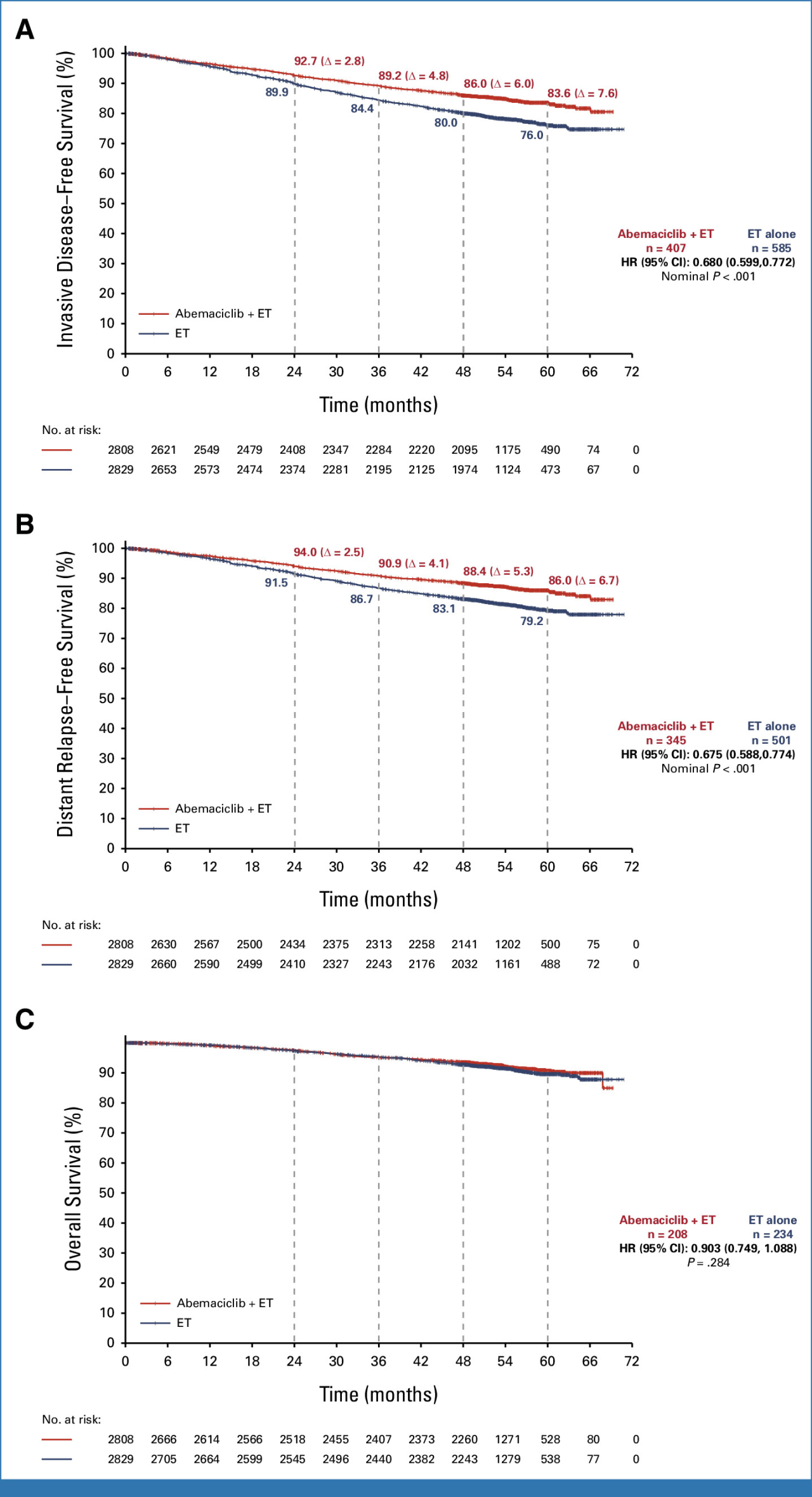
結果
患者の約80%は少なくとも4年間(治療期間終了後2年)追跡されています。
術後に浸潤性病変の発生のリスクを軽減するというアベマシクリブの継続的な利点が統計学的に証明されました。実際には発生リスクを3割以上減少させました(HR、0.680, 95%CI; 0.599 ~ 0.772, p < .001)。上の図のAです。
術後に遠隔転移の発生のリスクを軽減するというアベマシクリブの継続的な利点もまた統計学的に証明されました。実際には発生リスクを3割以上減少させました(HR、0.675, 95%CI; 0.588 ~ 0.774, p < .001)。上の図のBです。
最終的な生存率では差が出ることがまだ証明されていませんが、時間の経過とともにそれも明らかになるでしょう。上の図のCです。
まとめ
アベマシクリブ(ベージニオ🄬)は、確かに高価で、2年間と長く、副作用も様々あるけれども、遠隔再発率を3割以上下げるなど、それに見合った効果があり、再発が予想される高リスクホルモンレセプター陽性HER2陰性乳がん患者さんには投与が強く勧められる、と言えるでしょう。
2024.03.08
がんは進行すると転移をします。そしてその多くはリンパの流れに乗って、所属リンパ節と呼ばれるその臓器に最も近いリンパ節に最初に転移します。乳がんの場合はそれは腋窩(わきの下)のリンパ節になります。乳腺と一緒に切除されたとしてもリンパ節はリンパ節であり、乳腺とは異なる臓器です。
腋窩リンパ節に転移があれば、それは「この乳がんは転移する能力がある」ということになります。がんは「無限に増殖する細胞で構成された腫瘍」とは定義されますが、転移するかどうかはそのがんによります。とはいえ進行すればたいていの乳がんは転移をきたします。
骨、肝臓、肺など様々な臓器に転移しますが、それら臓器をすべて切除して調べるわけには行けません。そこでまずPETやMRI、CTなどの機械を駆使して手術前に転移があるかどうか調べます。ただこれらの機器では小さな転移巣は捕まえられません。今でも胃カメラや大腸内視鏡を行うのはなぜか。これらの機械では早期がんをほぼ発見できないからです。臓器や機械によりますが小さな病変を見つけるのは原則苦手なのです。
そこで乳がんの手術の際には、乳腺を切除するのと同時に腋窩のリンパ節を郭清といって根こそぎすべて取って、転移があるかどうか調べる、ということが行われてきました。
前述しましたが、腋窩の所属リンパ節に転移があれば、このがん細胞は転移をする能力がある、ということになります。それはすなわち検査で捕まらなくても肺や肝臓などどこかに転移したがん細胞が潜んでいる可能性が高い。だから手術が終わったら念のため、全身に向けて抗がん剤を投与しておく、という治療方針を立てるのに役立ちます。
転移があるリンパ節は切除する必要があります。それは治療です。ただ腋窩のリンパ節を切除することには検査の意味も含まれていたのです。
ただ早期がんの患者さんまですべての方に、腋窩のリンパ節を、しかも全部取って調べる必要があるだろうか、とはだれでも考えるでしょう。手術前に超音波検査や、PET、MRIなどでどう見ても転移はなさそうに見える早期がんの患者さんに、腋窩のリンパ節を根こそぎとってまで調べる必要があるようにはおもえません。しかも腋窩のリンパ節を根こそぎとってしまうと、リンパ浮腫という合併症を覚悟しないといけなくなります。
そこで考え出されたのが、センチネルリンパ節生検という手法です。詳細は省きますが、乳がんに特殊なインクを注射し、それを追いかけ、最初にそれが流れ着いたリンパ節を採取して調べる、そこに転移がなければそれ以上の腋窩の郭清は避ける、という考え方です。
センチネルリンパ節生検 (SLNB) は、早期乳がん患者における腋窩リンパ節転移の有無を調べ、病期(ステージ)を正確に診断することができる、とすでに証明されており、いまでは標準の手術方法になっています。この技術は数個のリンパ節を採取して調べるだけで、腋窩リンパ節を根こそぎとって調べることと同じ結果をもたらします。この技術はがんの外科治療をできるだけ縮小し、侵襲を小さくできる画期的な発明でした。
さらに米国外科学会腫瘍学グループ Z0011 (ACOSOG Z0011) のランダム化臨床試験の結果から、たとえセンチネルリンパ節生検の技術を用いた結果、センチネルリンパ節転移が陽性であっても、それが2個までであれば腋窩郭清をする必要はなく、腋窩郭清をしてもしなくても生命予後に違いがないことが明らかになっています。よほど大量に転移をしていないかぎりは腋窩のリンパ節を根こそぎとるような手術をしても意味はないのだから、術前にはっきりした転移が画像上指摘できないような患者さんにはセンチネルリンパ節生検をしておくだけで十分だ、とわかります。

画像上にはっきりしたリンパ節転移が腋窩に認められないような早期がんの患者さんはセンチネルリンパ節生検をしておくことで腋窩郭清を省略していい。たいていは本当に転移はなく、またあっても2個までなら抗がん剤はしたとしても手術でそれ以上根こそぎとってしまうことに意義はない。
だとしたらどうでしょう、早期がんで、画像上も腋窩のリンパ節転移がなさそうな患者さんには、そもそもセンチネルリンパ節生検そのものもしなくてもいいんじゃないのだろうか、そうなるのも当然です。
今回この疑問に対する大規模ランダム化臨床試験が行われ、結果が出ました。SOUND (Sentinel Node vs Observation After Axillary Ultra-Sound) 試験は、イタリア、スイス、スペイン、チリで実施された前向き非劣性第 3 相ランダム化臨床試験です。2012年2月6日から2017年6月30日までに、乳がんが2cm以下で術前の腋窩超音波検査で腋窩リンパ節転移陰性と診断された、任意の年齢の女性計1,463人が登録されました。これらの症例はSLNB を受ける (SLNB 群) か、腋窩手術を受けない (腋窩手術なし群) に 1:1 の比率で無作為に割り付けられました。
Gentilini OD, Botteri E, Sangalli C, Galimberti V, Porpiglia M, Agresti R, et al. Sentinel Lymph Node Biopsy vs No Axillary Surgery in Patients With Small Breast Cancer and Negative Results on Ultrasonography of Axillary Lymph Nodes. JAMA Oncology. 2023; 9: 1557.
結果
5年間 遠隔転移無しで生存できる確率はSLNB群で97.7%、腋窩手術なし群では98.0%でした。
SLNBを省略しても、治療成績に影響がないことが証明されました。 (ハザード比、0.84、90% CI、0.45-1.54、非劣性P = 0.02)。
5年間再発無し生存期間は、SLNB群では94.7%、腋窩手術なし群では93.9%でした。
5年間生存率は、SLNB群で98.2%、腋窩手術なし群で98.4%でした。
これも差がありません。
遠隔転移の5年間累積発生率は、SLNB群で2.3%、腋窩手術なし群で1.9%でした。
腋窩再発の5年間の累積発生率は、両グループとも0.4%でした。
これも差がありませんでした。
ぜひ論文も参照していただければと思いますが、グラフで見ても驚くほど差がありません。
苦労してセンチネルリンパ節を探し出して生検しなくても結果は変わらないとわかりました。
今後実際に臨床で試され、結論が浸透していくのでしょうが、センチネルリンパ節生検そのものも必要な症例は限定されることになるでしょう。早期発見されれば乳腺のその腫瘍の部分だけを切除して終わり、そうなれば患者さんもずいぶん楽になります。ただ大前提が早期発見されていること、ですからそこは注意が必要です。どこまでいっても早期発見に勝るものはない、ということでしょう。
2024.03.04
MonticcioloらによってRadiology誌に発表された最近の研究によると、彼らは40歳から始めて少なくとも79歳まで継続する年1回の乳がん検診が、最小限のリスクで死亡率の最大の減少をもたらす可能性があることを発見しました。
Monticciolo DL, Hendrick RE, Helvie MA. Outcomes of Breast Cancer Screening Strategies Based on Cancer Intervention and Surveillance Modeling Network Estimates. Radiology. 2024; 310.
乳がんは、米国女性のがんによる死亡原因として 2 番目に多いものです。日本でも国立がん研究センターがん情報サービス2017年版によれば、乳がんは30歳から70歳までの女性のがんによる死亡原因として 1 番目に多くなっています。これまでの研究では、マンモグラフィー検査への定期的な参加により乳がんによる死亡率が 40% 減少することが実証されているにもかかわらず、毎年の検査に参加しているのは米国では対象患者の 50% 以下にすぎない可能性があります。ちなみにわが国でも2022年の国民生活基礎調査によれば、2年に1回のクーポン検診を過去2年間で受けた方の割合は47.4%でした。その点ではほぼ同様です。
「乳がん検診の推奨については、特に検診の開始時期と頻度について、議論が続いています」と、研究論文の筆頭著者であるMonticciolo医学博士は説明しています。
「スクリーニングにも(被爆や、誤ってがんの疑いありとされ不要な検査をされることとなる)リスクはありますがいずれも致死的ではなく、ほとんどの女性にとって許容範囲内でしょう。しかし乳がんが進行して見つかればそれはしばしば致死的です。乳がんは早期に発見できれば治療が容易です。私たちは女性に余分な手術や化学療法を行わなくて済むのです。リスクをうんぬんするよりも、いかに早期発見を可能とするかを検討し、その方向に努力することが良い考え方であり、それがスクリーニングの役割です」と彼女は付け加えました。
2009 年、米国予防サービス特別委員会 (USPSTF) は、女性が 50 歳から2年に1回で乳がん検診を受けることを推奨しました。その結果、研究者らは全国的に検診参加者が減少していることに注目しました。2023年、USPSTFは、その推奨年齢を広げて40歳から74歳までの女性が2年に1回のスクリーニングに参加することを示唆する新たな勧告を起草しました。
米国放射線学会、乳房画像学会、全米包括的がんネットワークは、平均的ながんリスクが高い女性に対しては年1回のスクリーニングを推奨しています。
乳がんは40歳から発症し始め、健康である限り、一生継続して発症します。

研究者らは、がん介入・監視モデリングネットワーク(CISNET)の2023年乳がんスクリーニング結果の推定中央値の二次分析をさまざまな頻度と開始年齢で実施しました。
研究者らは、死亡率の減少、生存余命、乳がん関連死亡の回避、良性または不必要な生検、回収率など、乳がん検診の利点とリスクを以下の4つの異なるシナリオで比較しました。
1、50~74歳の女性を対象とした2年に1回の検診
2、40歳から74歳の女性を対象とした2年に1回の検診
3、40歳から74歳の女性を対象とした年1回の検診
4、40歳から79歳の女性を対象とした年1回の検診
結論として、Monticciolo先生らは、40歳から79歳の女性を対象にデジタルマンモグラフィーまたはトモシンセシスによる年1回のスクリーニング(つまりシナリオ4)により死亡率が41.7%減少することを発見しました。
一方、50~74歳の女性を対象とした2年に1回の検診(シナリオ1)では死亡率が25.4%減少
40歳から74歳の女性を対象とした2年に1回の検診(シナリオ2)では死亡率が30.0%減少しました。
さらに40歳から79歳の女性を対象とした毎年の検診では、他のシナリオと比較して、マンモグラフィ検査1回当たりの偽陽性スクリーニング(6.5%)(つまりがんはないのにがんの可能性ありと診断してしまう確率)と良性生検(0.88%)(それをさらに何らかの形で組織をとって調べることとなる確率)が最も低かったことが示されました。
USPSTF は推奨事項を作成するために CISNET モデリングを使用しましたが、リコール率と良性生検はリスクではなく害であると言及しました。つまりがんでもないのに呼び出され、がんでもないのに針を刺して検査をされることは“害”である。だから1年に1回よりも2年に1回を推奨しました。しかしMonticciolo先生らは「マンモグラフィー検査の、害と利益のバランスをとるため、追加の画像検査や良性生検のために女性が呼び出しを受けることを避けることも大事だが、そのために死亡率を下げるという重要な利益の一部を放棄することになってもいいのか?」と提言しています。
Monticciolo先生らは、年に一度の乳がんスクリーニング後に、女性が誤って良性であるのに生検を受ける確率は 1% 未満であり、それをずっと継続してもそうしたことが起こる確率は 10% 未満であることを示しました。
トモシンセシスを使用してスクリーニングを毎年実施した場合には、女性がその生涯で、誤って良性であるのに生検を受ける確率は 6.5% に減少しました。
まとめ
40歳から79歳まで、毎年マンモグラフィ検診を受ければ、乳がんによる死亡率を41.7%下げることが可能になる。
それを2年おきにすればそれは30.0%となる。
毎年検診すれば、それだけ偽陽性、がんでもないのにがんであるとされ、精査をするために呼び出しを受けることも起こりえる。さらに針で突いて検査をした挙句、良性であるとなることも起こりえる。ただその確率は生涯検診をつづけても10%以下である。
2024.03.02
JAMA Oncology誌に発表された2件のコホート研究の結果によると、卵巣がんに対する両側卵管卵巣摘出術(BSO)や乳がんに対するMRI監視などのリスク管理戦略は、BRCA1/2配列変異を持つ女性の死亡率の大幅な減少と関連していました。
Lubinski J, Kotsopoulos J, Moller P, Pal T, Eisen A, Peck L, et al. MRI Surveillance and Breast Cancer Mortality in Women With BRCA1 and BRCA2 Sequence Variations. JAMA Oncology. 2024.
米国では、 BRCA1またはBRCA2配列変異を持つ女性は、25歳または30歳から70歳まで毎年MRIによるスクリーニング(乳癌検診)を受けることが推奨されています。MRIによる監視は乳がんの早期発見に役立つことが示されてはいますが、死亡リスクとの関連は十分に定義されていない、とNarodらは指摘しました。彼らの研究には、 BRCA1 (n=2,004) またはBRCA2 (n=484) の配列変異を持つ 11 か国の 59 施設の女性 2,488 人 (研究登録時の平均年齢 41.2 歳) が参加しました。これらの参加者のうち、70.6% が少なくとも 1 回のスクリーニング MRI 検査を受けていました。
平均9.2年間の追跡調査の後、患者の13.8%が乳がんを発症し、1.4%が乳がんにより死亡していました。
MRIによる監視を受けなかった女性の調査開始から20年後の乳がん死亡の累積リスクは14.9%であったのに対し、MRIサーベイランスを受けた女性では3.2%でした。これらの女性は平均MRIによる検診を平均4.7回受けていました。
さらに、30歳から75歳までの乳がんにより死亡する累積リスクは、MRI検査を受けなかった人の20.5%に対し、受けた人は5.5%まで減少していました(P <0.001)。
著者らは、この研究はMRIとマンモグラフィーを比較するように設計されたものではなく、MMGよりもMRIが優れていることをしめすものではない、警告しています。
しかしMRIによる監視を受けていなかった女性の86.7%が少なくとも1回のマンモグラフィー検診を受けており、MRIによる監視を受けた女性の乳がん死亡率のハザード比が、マンモグラフィーのみで監視された群と比較して割合にして0.27 (95% CI 0.12-0.58、P <0.001)まで下がっていたと報告しています。
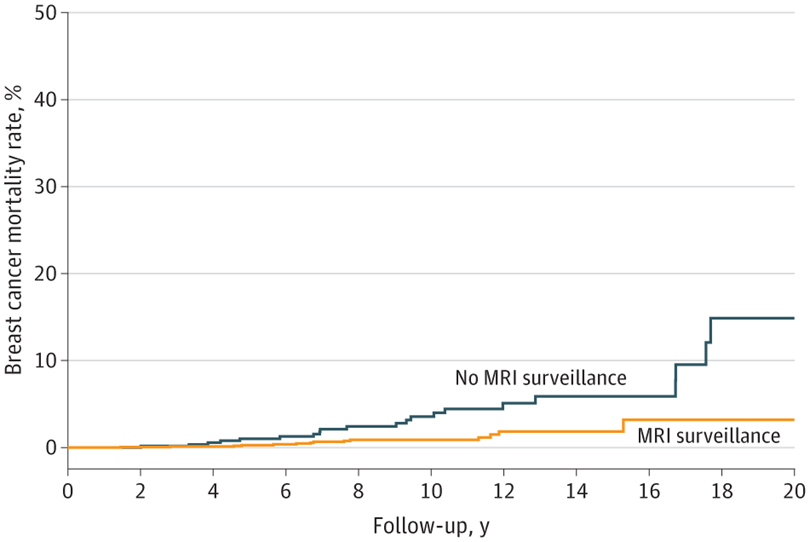
Lubinski J, Kotsopoulos J, Moller P, Pal T, Eisen A, Peck L, et al. MRI Surveillance and Breast Cancer Mortality in Women With BRCA1 and BRCA2 Sequence Variations. JAMA Oncology. 2024.
この研究では平均10年近くのフォローをしているわけですから、この図において10年の地点で比較してみましょう。No MRIつまり MRIで監視しなかった群が5%前後亡くなられていますが、MRI監視を受けた群ではそれが少なくとも2/3,つまり3%前後まで落ちています。
MRI監視が、遺伝性乳がん卵巣がん症候群の患者さんにとって、統計学的にはっきりと、死亡率の抑制につながるものである、有意な差であると証明された、というのがこの論文の主旨の一つです。

この論文は重要なものであり、今後の遺伝性乳がん卵巣がん症候群(HBOC)の女性たちの乳がん検診において、指導される際の根拠となるでしょう。そしてそれはHBOC陽性であれば原則 ”毎年”MRIによる監視を勧める、となるはずです。
ただこの論文を自分たちに当てはめるにはいくつか注意点があります。
まず一つ目ですが、MRI による監視は、BRCA”1”配列変異を持つ女性 (年齢調整 HR 0.20、95% CI 0.10-0.43、P <0.001) の乳がん死亡率の有意な減少とのみ関連しており、 BRCA”2”配列変異を持つ女性 (年齢調整後) では関連しませんでした(HR 0.87、95% CI 0.10-17.25、P = 0.93)。
これはとても不思議です。MRIがMMGでは見つかりにくい早期がんを発見する効果があるのであれば、それは遺伝子変異の場所、つまりBRCA1が変異していようと、BRCA2が変異していようと、死亡率を下げることにつながっていないといけません。というよりもそもそも遺伝子変異のない方、一般の方でも同じことが言えないといけません。しかしそうなっていない。
まさかBRCA1が変異されている方ではMRIだけで見つかるような特殊な乳がんができる、なんてことはないでしょう。
これは論文にあるのではなく私の考えですが、もしかするとBRCA1の変異陽性の方の乳がんは発生してから転移を起こすまで、つまり進行してしまうまでの時間経過が、一般の方やBRCA2の方に比べて特別早いのではないか、だからより早期で見つけることが求められるのではないか、という仮説を考えています。だからMRIをすることも重要でしょうが、マンモグラフィにせよ、乳腺超音波検査にせよ、MRIをするにせよ、むしろ検診の頻度、間隔を検討する必要はあるのでは、と思うのです。
二つ目です。海外では乳がんの検診をMMGのみで施行しています。しかし日本では、乳腺濃度の高い方では会社からの補助を受けられてUSでチェックを加えることがよくあります。実際高濃度乳腺の方では石灰化を除いて、早期乳がんの発見にMMG検査がほぼ役に立たないことが次第に知られてきており、そうした方では自分からUS併用を望まれたりします。
MRI検査は、造影剤の使用が必須になります。造影剤にアレルギーがある方では検査が受けられません。また実は閉所恐怖症でMRIができない方も珍しくありません。
また検診で施行するとなると自費になりますが(HBOC陽性の方は大丈夫です)、MRI検査はUS検査に比て高価です。毎年となると職場の補助が受けられるかどうかは疑問です。
ですので、USを併用したMMG検診と、MRIを併用したMMG検診、その比較の結果が出ないと、日本の検診にそのまま当てはめることは無理があるように思うのです。
3つ目は、3%という差を大きいとするか、小さいとするか、です。
前述しましたが、毎年のMRI検査は結構な負担です。どの病院でもMRI検査は常に予約待ちの状況でいっぱいです。検診に回せる余裕があるところはまれです。そういった病院側の負担も無視できません。加えてご本人も、コスト、検査にかかる時間、そして予約から検査、結果説明と何度も受診しなければならないこと、これを毎年しなければならないこと、そういうデメリットと、乳がん死を下げる恩恵を受けられるのは100人に3人であることを天秤にかける必要はあると思います。
まとめ
今後 HBOCの女性には原則年に1回のMRI検診が勧められることになると思います。
しかし BRCA2陽性の患者さんには乳がん死の抑制効果が証明されていないこと、マンモグラフィーに加えて超音波検査を受けている方ではMRI検査の上乗せ効果は証明できていないこと、乳がん死の抑制効果は1/4にもなる、とはいえ、恩恵を受けられるのは陽性の方100人に3人に過ぎないこと、を加味して、定期的なMRI検査を受けるかどうか、個別に検討する必要があると考えます。
ご予約専用ダイヤル
079-283-6103