2021.09.28
乳がん術後にホルモン剤を飲まれている方は多いと思います。
乳がん患者さんの6から7割の方が飲用されているでしょう。
先の第2回で、ホルモン剤には大きく分類して、SERMと呼ばれるタモキシフェンやトレミフェンと、アロマターゼ阻害剤(AI)と呼ばれるアリミデックス、アロマシン、フェマーラがあることはすでに述べました。これらはどう使い分けられているのか、ここで考えてみたいと思います。
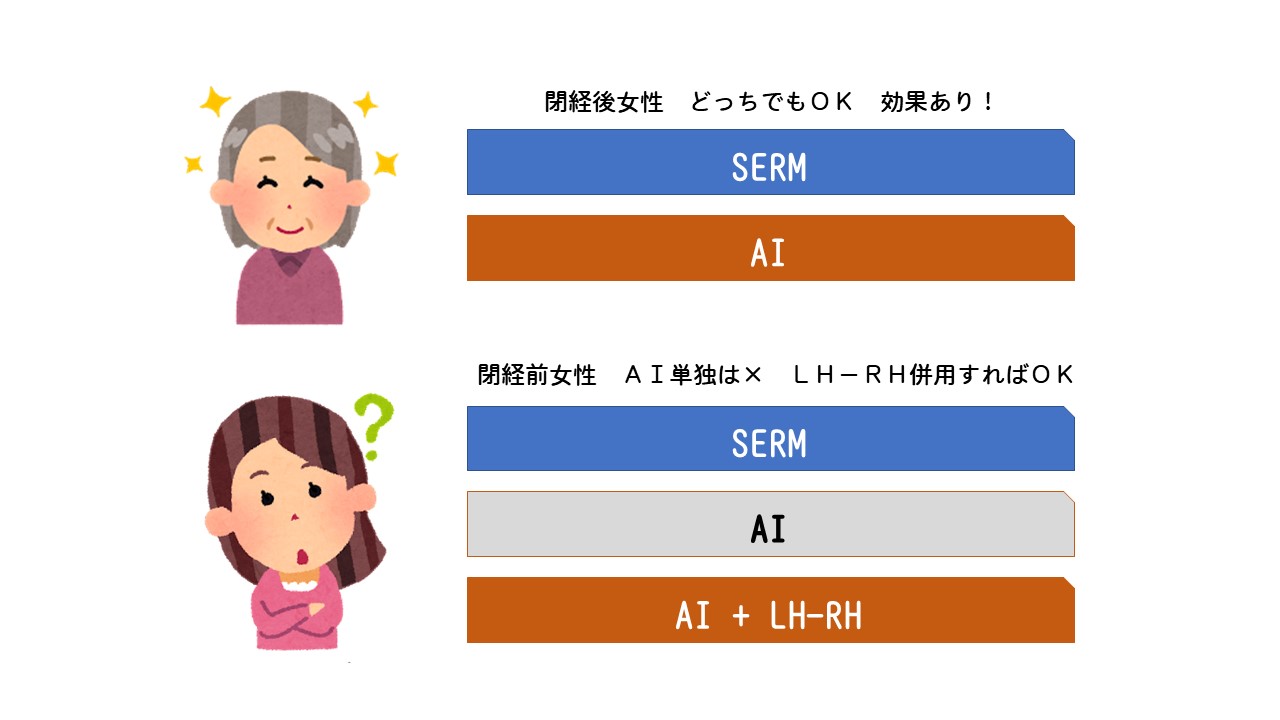
まず第2回で、閉経後にはタモキシフェンも、AIも効果がある。
閉経前ではAIは効果がない説明をしました。
そこで使い分けで悩むのは閉経後の乳がん患者さんになります。
卵巣機能を抑制するLH-RHと呼ばれるゾラデックス、リュープリン(注射薬)があります。
原則として上記2種の薬の補助として使われています。LH-RHは視床下部に働きかけて、閉経状態を作り出す薬です。したがって閉経前の方、あるいは閉経が確定していない方に使って閉経状態とするために使います。閉経前の方もLH-RHを使用すれば閉経後と同じ状況になるわけです。
特殊な場合を除いて単独で使われることは少なく、SERM、あるいはAIを同時に使います。
LH-RHを使っておられれば、閉経前であってもSERMとAIの使い分けに関して悩むことになります。
患者さんの中には、閉経前がタモキシフェンなどSERM、閉経後はアリミデックスなどAIと単純に覚えられている方も多いようですが、ここまで読むとそうではないこともわかっていただけたと思います。閉経前であってもLH-RHの併用下にAIを使うことがあり、閉経後であってもSERMを使うことがあるからです。
ただアストラゼネカ社のHPからアリミデックスの薬剤情報を確認すると、この薬剤は”閉経後乳癌”が適応である、とはっきり記載されています。閉経前にAIを使う場合はなにか理由があるから、であることもそこからわかります。通常であれば保険も通らない使い方になるのです。
第2回で述べたように、AIは原則として閉経後の乳がん患者にしか効果を期待できません。
60歳以上の方であればほぼ閉経していると考えていいのですが、50歳前後の方ではまだ不安定であり、閉経しているかどうか確定していないことがあります。婦人科に行けば簡単に調べられますが、そうしない限り50-60歳まではあいまいなことが普通です。AIはその薬剤としての性質上、卵巣でエストロゲン(女性ホルモン)が作られていると、それを抑制できないので、効果が期待できなくなります。SERMは閉経の有無を問いませんので、考慮する必要はありません。その点では有利です。つまりSERM、AIを単独(LH-RHを使わずに)使用するのであれば、60歳まではSERMを使っておけば間違いはないのです。
もっといえば60歳以上、閉経後であってもSERMは効くので、あえてAIを使用しなくてもいいのです(下記の図を参照)。
AIを使うには、あえて使う理由がある、からなのです。
日本乳がん学会が提案している診療ガイドラインにはどのように記載しているでしょうか。
引用します 下記のように記載されています。
閉経後の乳がん患者さんへのホルモン剤治療に関して
特殊な記載方法なので、%って何?と思われるかもしれません。
10/12とは、12人の専門医のうち、ほぼ全員が賛成なのがAIであって、タモキシフェンを使う人は10人程度でしょう、ということです。
弱く推奨する、これまた微妙です。どちらを使っても間違いではない、でも原則AIだよ、と書いている、と解釈してください。いったんタモキシフェンで始めたとしても最終的にはAIを使え、とも書いてあります。逆に、AIで2年治療したらタモキシフェンに変更しろ、ともかいています。
これでは一般の方ではまずどうしたらいいかわからないでしょう。
このガイドラインでは、この根拠となった臨床試験(論文)を2つ挙げています。BIG-1とATACという2つの有名な臨床試験になります。AIはタモキシフェンの後に開発された薬剤です。そこでそれまでに確固たる成績を気づいていたタモキシフェン、つまり標準治療だったタモキシフェンと比較して、どちらが優れているのか、大規模な臨床試験が行われました。将来の標準治療を決める試験をフェーズIIIと呼びます。これはその代表的なものです。
この2つの臨床試験は、閉経後乳がん患者さんを4000人近く集めて、2つに分け、1つのグループはタモキシフェンで治療し、もう一つのグループはAIで治療しました。そしてAIのほうが”有意に”優れているという結果が出たのです。それを今から提示します。(この”有意に”のフレーズが重要です。第1回を参考に)
ただ、ここで注意しておいてほしいのは、それだとガイドラインでタモキシフェンを推奨する先生が0でもいいですよね。8割の先生がタモキシフェンでもいい、としている。問題はそこにあります。AIが優れているなら、タモキシフェンは使うべきではありません。命がかかっているがん治療において、常に最善が標準治療です。このコラムが最終的に説明したいことはそこになります。
そのことを念頭において、とにかくAIがタモキシフェンよりどれくらい優れていたのかを見てみたいと思います。
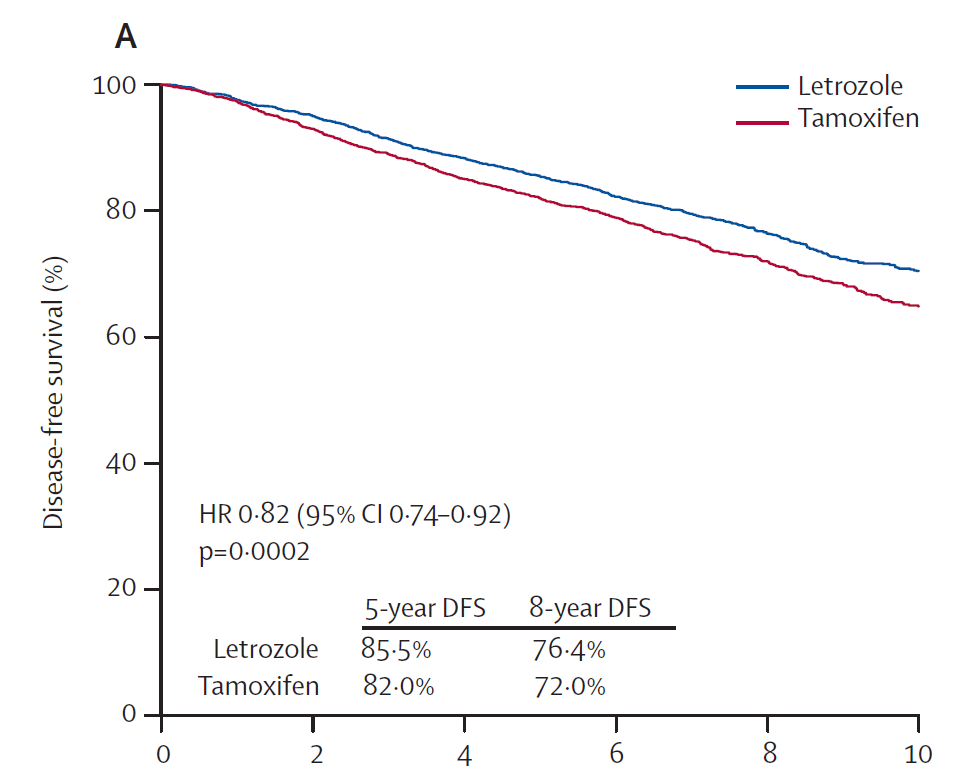
まずはBIG1トライアルの結果からです(Regan MM: Lancet Oncol. 2011;12(12):1101-8.)
グラフは開始すぐから離れ始めて、きれいに分かれてしまっています。このグラフは最初は100%の患者さんが再発無しに生存されていた。しかし時がたつにつれ、再発や、また乳がんになったりすることで健康な方は減っていきます。10年経過して最終的には70%前後まで落ち込んでしまう、それを表しています。そして最後まで青線、つまりフェマーラを使用していた方が、赤線、タモキシフェンを使用した方を上回りました。
グラフの中ほどに”HR 0.82”と記載があることに注目してください。
これは、フェマーラはタモキシフェンと比較して乳がんの再発を18%さらに抑えた、つまりタモキシフェンで再発する方を100とすれば、フェマーラでは82になる、という意味になります。
アリミデックスとタモキシフェンを比較したATAC試験もほぼ同様の結果でしたので、グラフは示さずに”HR 0.86”のみ示します(Cuzick J: Lancet Oncol. 2010;11(12):1135-41.)
この結果からはどう考えても、タモキシフェンよりもAIの一択です。
もちろん閉経前の方であっても、LH-RHを併用してAIを使用しておくことで、再発予防がより期待できる。
それでもなぜ医師の8割はタモキシフェン使用を認めているのか?
実際タモキシフェンを飲んでおられる方も多いはずですよね。特に閉経前の方ではそのはずです。
長くなりました。まだまだ続きます。
2021.09.26
以前 ブレスト・アウェアネスについて説明しました。
ブレスト・アウェアネスとは、簡単に言い切ってしまえば、自分の乳腺の正常な状態を知っておこう、という”考え方”です。乳がんは自分で検診できるほぼ唯一のガンです。しかしほとんどの人がそれをしない。たとえ定期的に病院やクリニックを受診して健診をうけているとしても、毎月検診している人はいないはずです。しかし自分で検診するなら毎日だって可能です。それなのになぜ。
多くの方がこう答えます 「触ってもわからない」。
当たり前なのです。医師でもない限り、一般の女性は乳がんを触ったことも、見たこともありません。形も大きさも硬さも知らない。探しようがない、だからわからない。それが当たり前です。
ブレスト・アウェアネスはその考え方を根本から変えてしまうものです。
まずはどこでもいい、検診を受けて異常なし、正常だ、と診断されるところから始まります。
そしてその日、自宅に帰った後、しっかりと自己触診、自己検診をします。そして正常な自分の乳腺の状態をしっかりと覚えておくのです。その後は毎日検診する必要はありません。ときどき、その時と”違いがないか”を確認していくだけでいいのです。その意味から自己触診は毎日しているほうがむしろ違いがわかりにくくなります。月1回程度が適正なのです。
健診を受け、正常と診断されたら、その状態を自分でも自己触診、自己検診して、覚えておく。
毎月気が付いたら自己検診して、そのときと”変わったところ”がないか、確認する。
これがただしい自己検診の在り方です。自分の乳腺の状態を知っておく、これがブレスト・アウェアネスの概念です。
乳がんは原則固いのですが、柔らかいしこりのこともあります。
乳がんは原則触っても痛くありませんが、痛みを伴うことがあります。
乳がんは浸潤するので原則として乳腺内で動きにくいですが、コロコロとよく動くがんもあります。
乳がんは原則1個のしこりとして発生しますが、板状に発生したり、離れて島状に発生することもあります。乳腺全体が硬くなったり、皮膚の色が変わることから見つかるがんもあります。
乳がんは原則ある程度の速度をもって増大しますが、年単位でゆっくり大きくなることもあります。
乳がんは原則乳腺にできますが、乳腺には何もないのに、わきの下だけにできることがあります。
乳がんは原則若い方では増殖が速いですが、遅いこともあります。また高齢であっても増殖の速い場合があります。
このように乳がんの性質には例外もあるので、乳がんを探す、という目的で自己検診をすることはまず不可能なのです。
われわれ乳腺を専門にする医師は、正常な乳腺も異常な乳腺もたくさん見ています。ですので診断できるのです。しかし皆さんが詳しく知ること、把握することができるのは自分の乳腺しかありません。それも正常な乳腺しかありません。正常を知らないで、異常を見つけることはできない、そういうことなのです。

市町村からやってくるクーポンや、人間ドック、様々な機会にマンモグラフィを中心とする乳がんの検診を受けておられる方も多いと思います。とても大切なことで、その意義に関しては否定のしようもありません。乳がん患者さんの9割近くが治癒するようになった現代医療において、もし検診を受けておられるような方がきちんと治癒しないなら、それほど良い成績にはならないでしょう。
ただきちんきちんと検診を受けておられる方こそ、かえって陥りやすい危険がある、と言ったらどうでしょうか。そしてそれを防ぐ簡単かつおそらく唯一の方法がブレスト・アウェアネスなのだ、と言ったら皆さんは理解できますか。
ここでたとえ話をします。
Aさんはきちんと毎年ドックを受診し、マンモグラフィによる乳がん検診を受けています。
今年もコロナの騒ぎもありますが、自分で決めたこと、きちんと受診しました。

説明を聞くAさんです。ここではブレスト・アウェアネスを実践するAさん、しないAさんのたとえ話をします。
きちんと検診を受けたAさんは医師から、現状は何も異常はないこと、正常範囲内であり、心配はないことを説明されました。
定期的に自己検診をすること、定期的に同様な検診を受けたほうが良いこと、の説明を受けました。
Aさんはその際にブレスト・アウェアネスの考え方の説明を受けて、それを実行するよう勧められました。

自宅に帰ったAさんは、意識しながら自分の乳腺を全体に触ってみました。硬いところに気が付きました。痛いところもありました。ごろごろするところもありました。でも今日検査したばかりです。正常範囲の変化であることは間違いありません。そう考えてその日はゆっくりと眠ることにしました。

自宅に帰ったAさんは、医師からいろいろ聞きましたが、正常と診断されましたことですっかり安心しています。
家事を終え、入浴してリラックス、その日はそのまま床に入って眠りました。
(つまりブレスト・アウェアネスを意識しませんでした。)
嫌な話であることをご了承ください。ここではたとえ話をしています。
ブレスト・アウェアネスを意識したAさん、意識しなかったAさん。
ただお二人とも時々乳腺は触ることはあっても、自己検診というほどは意識していませんでした。
忙しく日々を過ごしている中、残念なことにAさんは乳がんを発症しており、検診から6か月後、入浴の際に自分で乳腺のしこりに気が付きます。

Aさんは、入浴していて、自分で乳腺の1㎝のしこりに気が付きました。
「え、ここ・・・・硬い。」
Aさんは思います。
これ、あの正常と言われた検診の日にはなかった。こんな固いところはなかった。これは異常だわ。病院に行かなければ。

Aさんは、入浴していて、自分で乳腺の1㎝のしこりに気が付きました。
「え、ここ・・・・硬い。」
Aさんは思います。
まあでも半年前に検診を受けたばかりだし、先生は1年後で大丈夫と言われていたから…。
半年もしたら次の検診の予約も取っているし、少し様子を見ようかな。
あそうか、生理前だから張っているのかもしれない。痛くもかゆくもないし、大丈夫だよ。
さて、皆さんがもしブレスト・アウェアネスを意識して実践しなかったとしたら、
そしてその何か月か後に自分でなにか乳腺の異常に気が付いたとしたら、
右のAさんのように自分で自分を納得させて、様子を見たりしませんか?
きちんと病院を受診できますか?
その自信がありますか?
右のAさんがもし検診を受けていなかったとしたらどうでしょうか?
逆に心配して病院に行くのではないでしょうか?
つまり検診をきちんと受けて安心しているからこそ陥る危険性がそこにあるのです。これを防ぐ最も有効な方法こそブレスト・アウェアネスなのです。検診を受けて、正常とされた日に、むしろ逆に念入りに自分の乳腺の自己触診をしておく、このことがとても重要であることを理解してもらえたのではないでしょうか。
われわれはきちんと指示を守って検診を受けてくださっている方を乳がんによる死亡からなんとしても守らなければなりません。できれば抗がん剤も不要なレベルの早期で発見したい。しかし我々の行う健診だけでそれを全員に実現しようと思えば、1年1度ではとても約束はできないのです。もちろんその方の乳腺や、年齢、遺伝的な要素にも影響されます。すでに何らかの乳腺の異常を経過観察している方ではなおさらです。
健診と健診の間の乳腺の自己検診の助けを借りることができれば、その精度は飛躍的に高まります。
ブレスト・アウェアネス、これを意識して健診を受けるようにしてください。
2021.09.13
2021年9月6日 産経新聞電子版に サラ・ハーディングさんの訃報が掲載されました。39歳という若さでした。
記事よれば、「サラ・ハーディングさん(英国の女性ポップグループ「ガールズ・アラウド」の歌手)5日、乳がんのため死去、39歳。母親が写真共有アプリ、インスタグラムで明らかにした。
81年、ロンドン郊外アスコット生まれ。グループは02年に英テレビ番組で結成された。デビューシングル「サウンド・オブ・ザ・アンダーグラウンド」など複数の曲が全英シングルチャートで首位を飾るなど、英国を代表するポップグループとなった。いったん活動を休止、12年にデビュー10周年を記念し再結集したが、13年に解散した。英メディアによると、昨年夏に病気を公表。今年3月に発売した自伝で、胸のしこりに気付いたが、新型コロナウイルス流行で受診を先送りしてしまったと打ち明けていた。(共同)」とあります。
ご冥福をお祈りいたします。
ただ恐れていたことが起こっている、ということを改めて現実として知らされた感が否めません。
なんのことを言っているのか、と思われるかもしれません。
これもまた新聞からの記事ですが、9月1日付の日本経済新聞の記事になります。
昨年度の医療費は、コロナのこともあり、跳ね上がったのか、と思う方もおられるかもしれませんが、さにあらず、実は1.4兆円という過去に例のないほどの減少だった、という記事です。
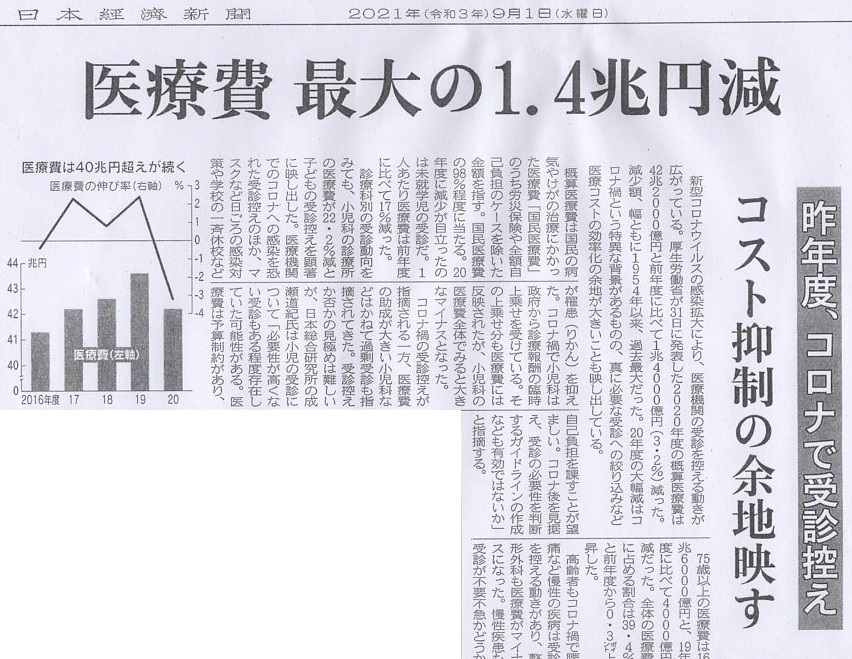
日本経済新聞 9月1日付記事より
この二つの記事を読み合わせると、私が書かなくても、皆さんも一つの推論にたどり着くでしょう。そうです。それが私の恐れていたことです。受診控えと呼ばれることです。
確かに2020年度の医療費は大幅に削減されています。
この記事は、受診控えと医療費の減少の因果関係について、慎重に考察されています。(中身はきちんと新聞で読んでください。全文の引用は許されていません。)
幼稚園、学校が休みになれば、そこから引き起こされる集団感染(インフルエンザやはしかなど)は発生しにくくなり、特に小児科では医療費の大幅な改善が見込まれます。それでも子供の感染症や、高齢者の整形外科受診、これらの受診が減っただけにしては減少が大きすぎます。様々な分野で、受診を控える動きがあったことは十分推察されます。
とくに心配されるのは、症状がなく、本人が行こうと思わなければ行くことがない検診については、もっとも大きな影響があったはずです。今年はコロナがあったので、ということで人間ドックを毎年されている方でも受けなかった方は多いのではないでしょうか。もちろんドックは自費なので医療費には反映されません。
しかし症状があってから受診されれば、どんな病気でも余計に医療費がかかります。つまり今年度下がった医療費は、より利子をつけて大きくなって帰ってくる恐れがあるのではないか、ということなのです。
小児科に関しても、それでよかったと思わないご両親も多いはずです。学校に行かず、すべてリモートワークで授業ができる時代が来ているとしても、それをよしと思わず、学校に行くこと、友達と一緒に学ぶことに意味がある、と考えておられるご両親も多いでしょう。
医師からしても、学校に通うことでさらされるこうした様々な感染症は、将来社会で生活していく際に必要な免疫を獲得する機会であり、必要悪だと考えます。風疹のように年齢に応じて免疫を確保しておかなければならない感染症も存在します。たしかにすべてをワクチンで獲得する方法もあるでしょうが、それさえ学校で接種されなければ、子供全員に均等に機会があるとは思えません。子供さんは自分で判断できないので、ご両親の気持ちや都合で受けたり受けなかったりされるはずだからです。
もちろんワクチン接種は個人の自由です。ただワクチンの考え方は、集団免疫と言って、全員に一気に免疫が付加されれば、その感染症は地球上から消え去ります。天然痘がその一例です。(ちなみに天然痘ウィルスも研究目的で特定の施設がいまでも保管しています。国際機関がきちんと倫理規定を守らなければ何が起こるのか、恐ろしいことです。)
しかし一部であっても、その感染症が生き残っていれば、その過程で変異を起こし、再び感染力を得て、免疫を持っている方にまた感染が広がり始めます。そうなれば今までの努力は一気に吹き飛びます。ワクチンは有効なものを、全員が、一気に受けなければ有効性が落ちてしまうのです。今まさにコロナで起こっていることです。
そう書きましたが、ワクチンを受けない方を、まるで”非国民”かのように批判する動きがあることを、私は好しとは思っているのではありません。
新聞に関しても、医療費が少しでも削減されれば、私たちの子供たちの税金にかかわることなので、良いことです。受診控えが原因とばかり言えないことはすでに触れました。
ここではどんなことでも2面性がある、ということを考えてほしくて、示唆に富む2つの記事を紹介させていただきました。ご自身の今後の検診、そしてもし気になることがあるのに、コロナがあるからと受診を控えておられる方がおられましたら、これを考える機会にしていただければ幸いです。

最近 ヨーロッパの臨床腫瘍学会(ESMO)から研究発表がありました。
「Two-month stop in mammographic screening significantly impacts on breast cancer stage at diagnosis and upfront treatment in the COVID era」
マンモグラフィ検診をCOVIDの影響で2か月間中止したところ、その後に発見された乳がん症例のステージ(早期、末期などの病期)に明らかに影響がありました」
この研究は、「2ヵ月間のマンモグラフィ検診中断後の2020年5~7月に乳がんと診断された177例(女性174例、男性3例)と、定期的に検診を実施していた2019年の同時期に乳がんと診断された223例(女性221例、男性2例)とを比較した」という内容になります。以下がその結果です。
「RESULTS : The 2-month stop in mammographic screening produced a significant decrease in in situ BC diagnosis (-10.4%) and an increase in node-positive (+11.2%) and stage III BC (+10.3%). A major impact was on the subgroup of patients with BC at high proliferation rates. Among these, the rate of node-positive BC increased by 18.5% and stage III by 11.4%. In the subgroup of patients with low proliferation rates, a 9.3% increase in stage III tumors was observed, although node-positive tumors remained stable. Despite screening interruption, procedures to establish a definitive diagnosis and treatment start were subsequently carried out without delay.」
これも日本語に訳します。
我々の研究結果から、マンモグラフィ検診を2か月間中止することにより、ステージ0の非浸潤性乳管がん(DCIS、超早期がんでほぼ100%近い治癒が望める)の患者さんは10.4%減少し、逆にリンパ節転移陽性症例は11.2%、そしてステージⅢ(進行がん症例)は10.3%増加しました。
特に増殖能が高い(進行速度が早い=MIB1(Ki67)の値が高値)乳がんでは大きな影響がありました。こうした群ではリンパ節転移は18.5%増加、ステージⅢは11.4%増加していました。増殖能が低い群ではステージⅢの割合は9.3%増加していたものの、リンパ節転移は増加は認めませんでした。
検診は中断されていましたが、確定診断までの確立した過程と、治療の開始は、今まで同様に遅滞なく行われていました。(筆者注:日本では、コロナによる病床圧迫で、がん患者さんの病院受診、入院までの待ち時間が増加し、治療開始に遅延が生じていると報道されています。)
わずか2か月の検診中断でこれが起こるのですから、日本のように検診受診率が低い場合には、さらに検診中断期間は長くなっている可能性があります。そしてそれによる乳がんの早期発見に与える悪影響はさらに大きくなるのではないか、そう思えるのです。
2021.09.07
高濃度乳腺とは ーAre You Dense?ー のブログで、乳腺には個人差があり、その濃度に差があることを解説しました。
乳腺痛 ~痛いのが気になって来ました~ のブログでは、乳腺痛について触れていますが、閉経前後の年齢で、高濃度の乳腺の方では、非周期性の乳房痛を訴える方が多く、濃度と乳腺痛には関連があることが知られています。
高濃度乳腺は、授乳経験が少ない女性に見られる傾向があります。”子供を産んでおられない女性に乳がんのリスクは高い”ことは一般の方もご存じの方は多いかと思います。こうした観点からも、高濃度乳腺は乳がんリスクは高いのではないか、は気になるところです。
ただ若年者では授乳経験はなくて当たり前であり、高濃度乳腺が普通の状態です。どれくらいの年齢で、そして高濃度乳腺であったなら、どれくらい乳がんリスクが上昇するのか、その具体的なことがわからないとただただ怖いだけです。
最近これに関して詳しい発表があったのでまとめてみたいと思います。
参考: Dense Breasts Linked to Increased Risk of Invasive Cancer in Older Women— Breast density, life expectancy could be factored into considerations for continued screening
by Mike Bassett, Staff Writer, MedPage Today August 27, 2021

高濃度乳腺はどれくらいリスクがあるのか?
高濃度乳腺ついて、濃度の高い乳腺は、同じように検診を受けても小さな病変の発見が難しいことだけではなく、もともと乳がんが発生しやすくリスクが高いという話をしてきました。
ただ子供さんを生んでおられない若い方の乳腺の濃度が高いことは当たり前なので、同じように高濃度乳腺であっても、高齢であってなおかつ高濃度であることが乳がんリスクを高めることも理解できます。実際 65歳以上の女性が濃度の高い乳腺である時、リスクが高いことが以前から指摘されています。
BMI、つまり肥満の程度によっても乳腺の濃度は影響されます。痩せていれば濃度が高いことが多いからです。一方で肥満は乳がんのリスクを上昇させます。肥満すれば乳腺濃度は落ちやすい、しかし肥満で乳がんリスクは上がる。乳腺濃度と乳がんリスクの関係性を考える際に、肥満の要素を加味して考えないといけません。
BMIの値にかかわらず、高濃度~不均一高濃度乳腺の方は散在性乳腺の方と比較した場合、65歳から74歳では1.39倍(HR 1.39(ハザードと言ってリスクはどれくらい上昇するかを示します, 95%信頼区間(95%の確率でこの範囲内に正解があるという意味になります) 1.28-1.50)、そして75歳以上では1.23倍(HR 1.23, 95%CI 1.10-1.37)です。
(reported Dejana Braithwaite, PhD, MSc, of the University of Florida Health Cancer Center in Gainesville, and colleagues)
(ここからは米国の話になりますが)
米国では75歳の女性はさらに平均12-14年の余命が見込まれます。こうした方に対して、乳がん検診を受けるかどうか、その適応を考えるにあたっても、生涯わたる乳腺濃度の乳がんリスクに与える影響を考えるに際しても、75歳以上の高齢女性のリスクを検討することには意味がある、と考えられます。
乳がんリスクは年齢とともに上昇を続け(これも米国ではそうですが、日本ではピークは閉経前後にあり、その後は減少します)、乳腺濃度と乳がんリスクの関連性も示唆されています。健康な75歳以上の女性に対しても、マンモグラフィー検診の機会を設けることで、乳がんによるリスクを減らすことは可能です。
ただこうした年齢の女性に対する研究そのものが不足しています。なにより肥満度を考慮しての検討がなされてきませんでした。
さて本題
| 乳腺濃度の頻度 | 脂肪性乳腺 | 散在性乳腺 | 不均一高濃度から 極めて乳腺 |
|---|---|---|---|
| 65歳から74歳 | 16.5% | 51.4% | 32.1% |
| 75歳以上 | 17.5% | 52.0% | 30.5% |
|
今後5年間で1000人当たり |
今後5年間で1000人当たり |
|
| 脂肪性乳腺 | 11.3名 | 13.5名 |
| 散在性乳腺 | 17.2名 | 18.4名 |
|
不均一高濃度から |
23.7名 | 22.5名 |
ここからは私の注釈です
この論文の筆者は、これらのデータをもとに、75歳以上の女性に関しても、マンモグラフィ乳がん検診の必要性について考えよう、と締めくくっています。ただ少なくとも、ご自身の乳腺濃度をご存じない方がおられたら、それを尋ねるためにも検診を一度は受けておいた方がいいのは確実ではないでしょうか。
たしかにその方の人生観もあることになりますので、一概に全員マンモグラフィ検診を受けるべきとは言えません。ただ脂肪性、散在性乳腺では実は触診も容易なため(乳腺が全体に柔らかいので、硬い腫瘤を自分で触っても見つけやすい)、乳がんリスクは低く、自己触診で見つけることも比較的容易、なのです。
不均一高濃度から高濃度乳腺の方はそれが逆になります。
高齢であっても、乳腺濃度の高い方は、乳がん罹患のリスクが高く、くわえて自分で触るのでは乳がんのしこりを見つけにくい。
やはり検診の継続が勧められるのは、まさにそういう方ではないでしょうか。
ご予約専用ダイヤル
079-283-6103