2024.06.05
ホルモン補充療法、それは主に女性ホルモン(エストロゲン)製剤ですが、それとプロゲステロン(黄体ホルモン剤、ピルと呼ばれることも多い薬剤です。)を長期間併用すると乳がんの発生率がわずかに上昇することが知られています。ただこれらの複合ホルモン避妊薬と 乳腺濃度の関連性に関するデータは限られています。
複合ホルモン避妊薬(ピル)を使用した閉経前女性と、使用しなかった閉経前女性、さらにその後乳がん を経験した閉経前女性を対象とした 3 つの症例対照研究の分析では、乳腺濃度の変化に有意差はありませんでした。
16,608 人の閉経後女性を対象とした Women's Health Initiative ランダム化試験では、1 年および 2 年の追跡調査後にエストロゲン&プロゲスチン投与グループで 乳腺濃度の増加が見られました。
プラセボ(偽薬)投与にランダムに割り当てられた女性と比較して、ホルモン補充療法を受けたグループの女性は 1 年目にもともとの乳腺濃度からの増加の平均値が最も大きく(6%上昇)、たいしてプラセボ グループでは0.9% 減少していました。2 年目には増加が小さくなりました(4.9%増加、たいしてプラセボグループでは0.8% 減少)。
閉経後エストロゲン&プロゲスチン投与による介入 (PEPI) 試験では、結合型馬エストロゲンとプロゲスチンの組み合わせを投与するようランダムに割り当てられた 3 つの女性グループすべてで、プラセボ(偽薬)グループと比較して 12 か月間で 乳腺濃度が統計的に有意に増加 (3%~5%) しました。
エストロゲン・プロゲスチン併用療法を使用した閉経後女性 5212 名を対象とした観察集団コホート研究では、非使用者と比較して乳腺濃度が増加し、ホルモン補充療法の継続によってその増加が維持されました。ホルモン補充療法による乳腺濃度の増加は、最初の 1 年間と現在の使用者で最も顕著であり、ホルモン補充療法の中止後にはもともとの乳腺濃度まで減少しました。
さまざまなホルモン補充療法を比較した前向き研究では、エストロゲン・プロゲスチンを持続的に投与した群では、周期的エストロゲン・プロゲスチン投与群およびエストロゲンのみ投与群と比較して 乳腺濃度が有意に増加したことが示されました ( P < .001)。またそれはプロゲスチン投与量にも関連していました。
Fornili らは、ホルモン補充療法、乳腺濃度、および 乳がんのリスクの関連性はホルモン受容体陽性乳がんに限ったものであると報告しています。
Fornili M, Perduca V, Fournier A, Jerolon A, Boutron-Ruault MC, Maskarinec G, et al. Association between menopausal hormone therapy, mammographic density and breast cancer risk: results from the E3N cohort study. Breast Cancer Res. 2021; 23: 47.
ホルモン補充療法とホルモン受容体陰性乳がんの間には関連性は見つかりませんでした。ホルモン補充療法を現在使用している人と使用したことがない人を比較した乳がんの調整済みのリスク(オッズ比)は 1.67 (95% CI、1.04-2.68) でした。(これはホルモン補充療法を現在使用しておられる方は、していない方と比較してホルモンに感受性のある乳がんの発生するリスクが1.67倍であるという意味になります)。この研究によると、乳腺濃度の増加は、ホルモン感受性陽性乳がんのリスク増加に対するホルモン補充療法の影響の最大 50%を占めていました。(ホルモン感受性乳がんが発生した場合の半分まで乳腺濃度の上昇も認められていた、ということになります。)
まとめ
・更年期障害や、骨粗鬆などで、ホルモン補充療法を受けられておられる女性も多いと思いますが、これらのホルモン剤はとくにエストロゲンとプロゲステロンを併用した際に(もともと複合されている製剤もあります)、乳腺濃度を上昇させるようです。
・またそれはある程度ホルモン感受性のある乳がんのリスクを増加させるという結果があります。
・これはそういったホルモン補充療法をするな、という意味ではありません。乳がん検診をしっかり受けるなど、注意しておきましょうという意味に解釈してください。
ホルモン剤以外で乳腺濃度に影響を与える可能性がある薬剤はありますか?
たとえば糖尿病などでインスリン投与を受けておられる場合、血液中のインスリン濃度が高く保たれていると、ヒトがん細胞株および正常乳房組織の細胞増殖を刺激することがわかっています。(筆者注:これは不思議でもなんでもありません。ミルクは母親が十分に栄養を取ることで分泌されます。母親が飢餓状態であればミルクは止まります。これは授乳経験のある方は皆さんご存じです。常に母親の栄養状態が優先なのです。母親がしっかり栄養を取った、自分が必要とする以上に取った、高血糖になる、インシュリンが分泌される、血液中のインシュリン濃度が上昇する、ミルクが出る。こういう経路が存在するのです。したがってインシュリンは乳腺を本来刺激します。)
685,644 人の女性からなるデンマークの食事、がん、健康コホートでは、インスリンレベルの上昇が乳腺の濃度の増加と関連していました。観察研究および分析では、インスリン、アンドロゲン、およびエストロゲンの循環レベルが低下すれば乳房組織の増殖を抑制することとなる。そしてメトホルミンが閉経後女性の乳がんのリスクを低下させることが示されました。(メトホルミンはインシュリンとは別の経路を使って血糖値を落とす糖尿病の治療薬です。)
2 型糖尿病(インシュリン投与を受けておられない糖尿病)の閉経後女性を対象とした 2 つの小規模観察研究では、メトホルミンの使用と乳腺濃度の間に逆の相関関係が確認されたが、この関係は統計的に有意ではありませんでした。
サプリメントと乳腺濃度の関連性については、限られた観察データしか入手できません。ビタミンB12、C、E、Dとの関連性を検証した研究では、一定の結果は得られず、矛盾する結果が出ています。ビタミンDは、インスリン様成長因子とエストロゲンの増殖経路を阻害し、その受容体を減少させて乳腺濃度を減少させる可能性がありますが、こうした研究は現状決定的な結果を得られていません。
まとめ
・インシュリンの血中濃度が高く維持される状況は乳腺濃度の上昇に関与するようです。糖尿病性乳腺症という病態が存在しており、これは糖尿病、特にインシュリンを使用されるような1型糖尿病の方によく経験されますが、乳腺濃度が強く上昇していることが特徴です。
・ただ糖尿病の方も含め、適切な投与が行われていれば高インシュリン血糖は起こりようがありません。もちろん一般の方も同じです。
・むしろ肥満につながる食事、間食を好んで常になにか口にしているなど、常時血糖値が高いままとなっているような生活習慣の方がよくないと考えるべきでしょう。
皆さんは乳腺の濃度が高いことが乳がんの独立した危険因子であることを認識する必要があります。しかし乳房組織の密度が高いだけで乳がんが必ず発生するわけではありません。大部分の女性には乳がんは発症しないので過度に心配する必要はありません。
乳腺の高濃度はマンモグラフィーの感度を低下させるため、十分な情報を得た上で(ブレストアウェアネス)、意思決定のために補足的な乳腺の検査、超音波検査やMRIなど乳がん検診のリスクと利点についてカウンセリングを受ける必要があるでしょう。
喫煙を避け、正常な BMI(肥満指数) を維持するよう頑張りましょう。
飲酒による乳腺濃度の増加、そして乳がんのリスクの増加についてもカウンセリングを受け、アルコール摂取を制限するようにアドバイスをうける必要があります。
運動と食事は 乳腺の濃度に直接影響を及ぼさないように見えますが、週に最低 150 分の有酸素運動を組み込んだ運動プログラムを開始し、心血管疾患と乳がんのリスクを軽減する地中海式ダイエットを採用するようにカウンセリングを受ける必要があります。
ホルモン補充療法は乳腺濃度を増加させ、それがマンモグラフィーの感度をさらに低下させる可能性があることを認識しておきましょう。しかしホルモン補充療法を終了、あるいは中止すると乳腺濃度はもとに戻りますので安心してください。
今までの結果を表にまとめました。
上向きの矢印は効果が増加することを示し、下向きの矢印は効果が減少することを示し、二重の水平矢印は効果がないことを示します。
| ライフスタイル要因 | 乳腺濃度への影響 | 乳がんリスクへの影響 |
|---|---|---|
| アルコール摂取 | ↑ | ↑ |
| 地中海ダイエット | ↔ | ↓ |
| 適度な運動 | ↔ | ↓ |
| 喫煙 | ↓ | ↑ |
| BMIの上昇 | ↓ | ↑ |
| 更年期ホルモン療法 | ↑ | ↑ |
2024.06.02
食事性脂肪が乳腺の濃度に及ぼす影響に関するデータは、主に観察研究から得られたもので、現状では確定しているとはいいがたく、一貫性がありません。230人の若者を無作為に低脂肪食に割り当てた追跡調査では、グループ間で乳腺濃度に変化はありませんでした。しかし、1508人の女性を対象としたミネソタ乳がん家族コホート研究では、飽和脂肪と乳製品の摂取が閉経前女性の乳腺濃度の減少と関連していました。
地中海式ダイエットと、乳腺濃度を下げ、乳がんの発生率を低下させるのではないか、とその役割が調査されています。
424 人の女性を対象とした横断的研究では、地中海式ダイエットの摂取と 乳腺濃度の間に逆相関が示されました。
食事、身体活動、マンモグラフィー (DAMA) 試験では、424 人の閉経後女性が 4 つの治療介入 (食事、身体活動、食事と身体活動、およびコントロール) のうちの 1 つに無作為に割り当てられ、乳腺濃度の変化が評価されました。食事介入は、糖負荷が低く飽和脂肪酸レベルが低い植物ベースの食品で構成されていました。食事介入グループと身体活動介入グループの両方で、コントロールと比較して乳房密度の割合がわずかに低下しました。
欧州がんと栄養に関する前向き調査 (EPIC) フィレンツェ縦断研究では、炭水化物摂取量が多くグリセミック負荷が高い食事が 乳腺濃度の増加と関連していることがわかりました。
高血糖が高インスリン血症を引き起こし、インスリン受容体の活性化とインスリン様成長因子の増加を招き、これがエストロゲンと相乗的に作用して乳腺上皮の増殖を引き起こし、乳腺濃度の増加につながります。こうした影響が関与している可能性が考えられます。
まとめ
血糖値が高く維持される食事はインシュリンの分泌を促します。インシュリンはエストロゲンと相乗作用して乳腺濃度を上昇させるように働きます。
そのことを考えれば、高血糖につながる糖分の多い食事は避け、適度に運動を行う、これは常識的な生活態度ですが、それが乳腺濃度を下げることにつながります。
一部の疫学研究ではカフェイン摂取により乳がんのリスクが減少すると示唆されていますが、カフェイン摂取と乳腺濃度に対するその役割に関する研究は限られており、一貫性がありません。
看護師健康研究および看護師健康研究のコホートのデータによると、閉経前女性ではカフェイン摂取と乳腺濃度に関連はなかったが、カフェイン抜きコーヒーを1日2杯以上摂取すると乳腺濃度が増加することが示されました(p=0.03)。
閉経後女性では、カフェイン抜きコーヒーの摂取量とコーヒーの総摂取量の両方が乳房密度の割合と逆相関していることが認められました(p=0.04)。
これらのデータは、マンモグラフィーの日付より前に質問票に記入した4130人のがんのない女性から推定されました。カフェインはエストロゲン代謝を変化させ、血中エストロゲン濃度を低下させる可能性があり、カフェインには乳腺濃度を低下させる可能性のある抗酸化作用があるとされています。しかしカフェイン摂取が乳腺濃度に及ぼす影響を明確に定義するには、さらなる研究が必要です。
まとめ
・カフェインは過度に接種しなければ少なくとも悪影響はなさそうです。ただ乳腺濃度を下げる効果を期待して過度に摂取することも現状は勧められません。また砂糖を入れて飲まれれば先の血糖の問題に関係して悪影響が発生しそうです。何事も適度適量なのでしょう。
さまざまな研究で、身体活動と乳腺濃度の潜在的な関連性を評価しようと試みられてきました。
5,703人のデンマーク人女性を対象とした前向きコホートでは、身体活動と乳腺濃度の関連性は認められませんでした。
アルバータ州の身体活動と乳がん予防(ALPHA)試験では、有酸素運動がベースラインの乳腺濃度に影響を与えるかどうかを評価するために、320人の閉経後女性を運動群(週5日、45分)として介入する、そして介入しない対照群に1年間ランダムに割り当てました。この研究では、運動をすることで乳がんそのものの発生リスクは下がっていることがわかりましたが、乳腺濃度そのものにはグループ間で有意な変化は見られなかったことがわかりました。
DAMA試験では、身体活動介入群にランダムに割り当てられた女性で、対照群と比較して乳腺濃度が中程度に減少したことが示されました。
2012 年に発表された大規模なシステマティックレビューでは、このテーマを扱った 20 件の研究を分析および比較することで、身体活動と 乳腺濃度の関係を評価しました。結論としては、身体活動と乳腺濃度の関連性を示す説得力のある証拠はないというものでした。
乳腺濃度に対する有酸素運動の効果の欠如は、身体活動が乳房の脂肪部分にのみ影響し、線維腺領域には影響しないという事実によって説明できます。現在のデータに基づくと、こうした有酸素運動などの適度の身体活動は乳がんのリスクを低下させますが、そのメカニズムは乳腺濃度を下げることでは説明できない、別の理由を介している可能性があります。
まとめ
・有酸素運動を頑張れば、体脂肪が減り、乳がんに罹患するリスクは下がるようです。しかし脂肪は減っても乳腺組織そのものは減少することはなく、マンモグラフィ上での乳腺濃度は影響がないことがわかりました。
喫煙は、エストロゲン(女性ホルモン)の受容体部位において、エストロゲンを代謝し、活性が最小限となるように促進するため、抗エストロゲン効果があります。
さらに、喫煙は、(1)チトクロムP450酵素の誘導によるエストロゲンの肝臓代謝の増加と性ホルモン結合グロブリンレベルの上昇、および(2)アロマターゼ酵素活性の阻害によるバイオアベイラビリティの低下を通じて、エストロゲンレベルの低下をもたらします。(難しいですね。要は女性ホルモンを下げる働きをする、ということです。喫煙はやはり女性らしさの大敵ですね。)
いくつかの研究では、喫煙と乳腺の濃度の間には逆相関関係、つまり喫煙すればするほど乳腺の濃度が下がる、可能性があることが示されています。
各グループ203人の女性を対象とした症例対照研究では、喫煙者は非喫煙者と比較して、高リスクのマンモグラフィ実質パターンを示す可能性が低くでました(OR、0.37, 95%CI, 0.14-0.94)。
横断的コホート研究では、喫煙者である閉経前および閉経周辺期の女性は、非喫煙者と比較して乳腺濃度が7.2%低く、それは統計的に有意でした。閉経後女性の横断的研究の結果では、調整後平均乳房密度の割合は、喫煙者および元喫煙者( P = .003)の方が非喫煙者( P = .006)よりも有意に低いことが示されました。
42 5356 人の女性からなるデンマークの食事、がん、健康コホートでは、喫煙と乳腺濃度の関連性が最も強かったのは、16 歳未満で喫煙を開始し、1 日に少なくとも 15 本喫煙し、喫煙歴が少なくとも連続5 年以上あり、喫煙期間が少なくとも 30 年、最初の出産前に少なくとも 11 年間喫煙していた女性でした。43 23,456人の女性を対象とした大規模な人口ベースのコホート研究では、喫煙は乳房密度の割合と逆相関し、主に脂肪組織である密度の低い領域が広がる正相関していることがわかりました。これらの結果は、喫煙が乳房の脂肪組織を増加させ、乳腺の濃度を減少させるメカニズムを裏付けています。
喫煙は乳がんそのもののリスク増加と関連しているが、喫煙は乳腺脳濃度は下げるように働くように見えることから、喫煙関連の発がん物質は乳腺濃度の増加を伴わない経路を通じて乳がんのリスクを増大させる可能性があります。
まとめ
・驚きですが、喫煙は乳腺の濃度を落とす方向に働くようです。ただその有害物質によって乳がんそのものは減らないどころか増やす可能性もあるので、プラスマイナス0ですね。
出生体重が乳腺の濃度に及ぼす影響は明らかではありません。
閉経前女性では、乳腺の濃度と若年期のBMI上昇との間には曖昧な関連がありますが、閉経後女性でははっきりとBMIが上昇すれば、つまり肥満すれば乳腺の濃度は下がります。
BMIは、乳腺密度領域および乳腺密度率とは負の関連があり、乳腺の濃度は下がります。そして逆に非乳腺密度領域、つまり脂肪で満たされた部分は当然ですが正の関連があることがわかっています。
根治的乳腺切除手術(乳房全摘術)を受けた573人の女性を対象に、マンモグラフィーと磁気共鳴画像法を用いて乳房組織の特徴を評価した観察研究があります。その結果は、BMIが25以上の女性は乳腺濃度が低く(P < .0001)、乳腺実質である線維腺組織も少なかった(P < .0001)ものの、乳腺実質の背景に存在している乳腺以外の実質の増強(BPE)は高いとする結果が出ました(P = .005)。
BPEは乳腺実質の線維腺組織の血管分布に応じて変化し、女性ホルモンに敏感であるとされます。BPE の上昇は、太りすぎまたは肥満の女性の乳がんのリスクを高める潜在的なメカニズムを示している可能性があります。
肥満手術を受けた女性を対象とした複数のコホート研究では、乳腺密度が脂肪性乳腺の女性は体重減少とともに乳腺の濃度が増加する傾向が見られ、これは乳腺実質の線維腺組織の減少が比較的緩やかであるのに対し、乳房脂肪組織が全体的に減少したためである可能性があります。
乳腺密度が散在性や不均一高濃度の女性は、著しい体重減少があっても密度の有意な変化は見られませんでした。
BMIが上昇すれば乳腺濃度は相対的に下がります。しかしBMIの上昇はそれ単独で乳がんが発生する危険因子です。そのため乳腺濃度と肥満は、乳がんのリスクを上昇させる別の経路を持っている可能性があります。
まとめ
・この章は難しいです。肥満すれば皮下脂肪は当然増えます。乳腺実質のそのものが増えることも、インシュリンのところでも触れましたが事実でしょう。ただ実質が増えるよりも、脂肪の増殖の割合が高いため、結果として乳腺濃度は下がります。
・高い乳腺濃度は乳がんのリスクです。低い方が乳がんリスクは下がるのですが、脂肪によって置き換わることで乳腺濃度が下がっている場合はそうとも言えないようです。それはその分、乳腺組織そのものも刺激を受け、増加しているからであり、これを文中ではBPEの増加、と表現しています。
・結論として肥満することによって乳腺濃度を下がりますが、肝心の乳がんのリスクは下がりません。
雲行きが怪しくなってきました。結局どうしたら乳腺の濃度は下がるの?いまのところいい方法を教えてくれていないように思うんだけれど・・・・・・・・・・・・・その3へ続きます。
2024.06.01
乳がん検診において、マンモグラフィにおける乳房濃度は4段階に分けられます。特に高濃度乳腺や不均一高濃度乳腺とされた方は注意が必要とされます。乳腺の濃度はそれが上昇するにしたがって、乳がんの発生を増加させ、マンモグラフィの感度を相乗的に低下させる強力なリスク要因です。
また、がんでもないのにがんが疑わしいとされる偽陽性の発生がよく起こるため、精査をするように勧められたり、それによる追加検査、診断の遅れや、最終的には当てにならないとされて受診控えにつながるなど、医療費の増加にもつながります。
これらのことから、最近ではマンモグラフィ検診を受けられた方にはその乳腺濃度を通知することがほぼ義務付けられており、乳腺濃度に対する皆さんや医療提供者の関心の高まりにつながっています。しかし、乳がんの他のリスク要因とは異なり、乳腺の濃度は女性の生涯を通じて動的であり、修正可能です。
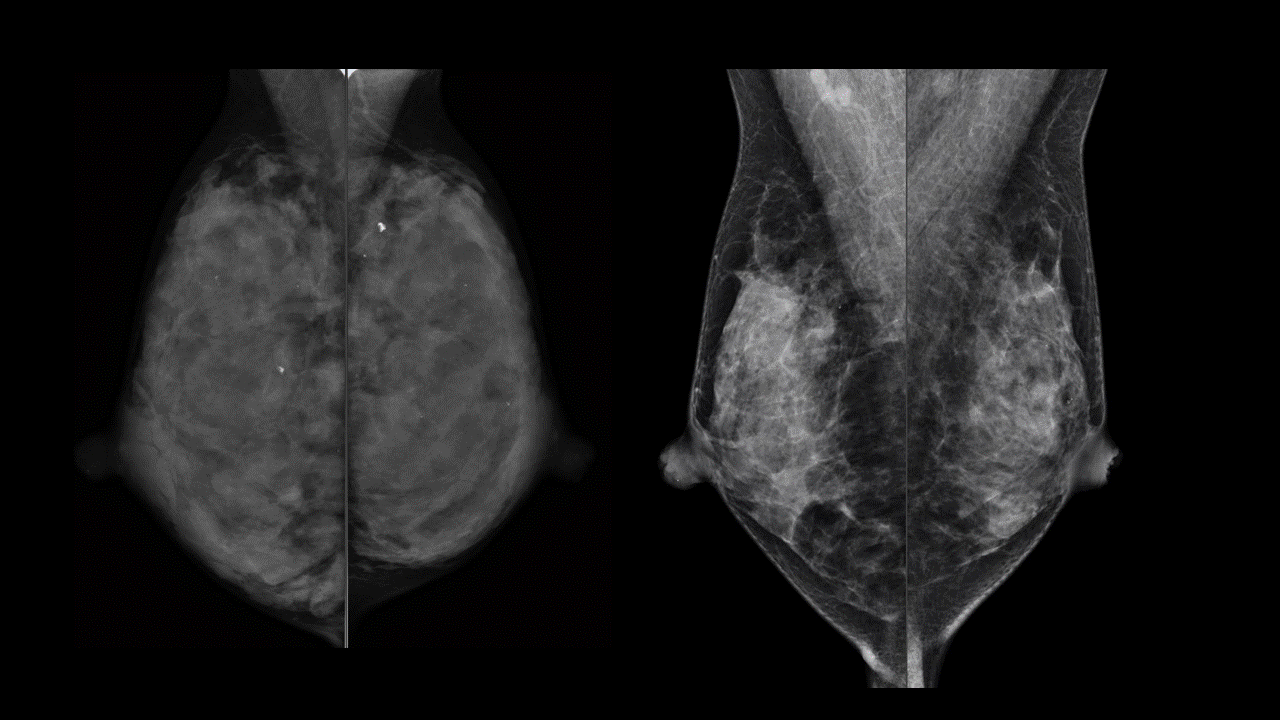
たとえばこのマンモグラフィは左右とも同じ型です。
左側は4年前に取られたもので、右側が現在です。乳腺のぎっしり詰まった感じがずいぶん痩せて、抜けてきたように思います。高濃度乳腺から不均一高濃度乳腺に変化しています。この方は左側の撮影時には33歳、右は38歳です。ここまでの変化は加齢だけでは起こりません。
この方はこの4年間で一人目のお子さんを授かり、1年近く完全母乳で授乳経験をされていました。
これまでもこのブログでは乳腺の濃度について何度も触れてきました。
高濃度乳腺とは ーAre You Dense?ー
”ブレスト・アウェアネス”という考え方
高濃度乳腺の乳がんリスクについて
”高濃度乳腺は乳がんリスクが高い”ことを知っていますか?
もしまだ読んでおられない方があればまずここから読まれることをお勧めします。
何度も触れてきたように、乳腺濃度は高ければ高いだけ、乳がんが発生するリスクが高まり、それでいてマンモグラフィ検診での発見が難しくなるため不利になります。
ただこの乳腺濃度は生涯一定ではなく、様々な要素で変化するのです。先に述べた授乳経験もその一つです。ただこれはだからと言ってそうするわけにはいきません。なにか現実的に実行可能な方法で乳腺濃度を”修正”できないか? それができるとする論文を見つけたので紹介させていただきます。
Lester SP, Kaur AS, Vegunta S. Association Between Lifestyle Changes, Mammographic Breast Density, and Breast Cancer. Oncologist. 2022; 27: 548-54.
Lester先生による論文を紐解きながら、これについて述べていきます。

女性の生涯を通じて乳房組織には大きな変化が起こります。思春期には乳腺が拡大・発達し、月経がはじまるとその周期に応じて増殖・退縮を繰り返します。授乳期には腺組織(ミルクを作る組織)と乳管(それを乳頭まで運ぶ管)が大きく変化します。閉経後は脂肪沈着や退縮が起こり、当然乳腺の濃度も変化します。
したがってその行動パターンによって乳腺濃度は生涯をかけて修正できる可能性があります。
乳腺の濃度が乳がんの独立した危険因子であるということは、大規模コホート研究、症例対照研究、および人口ベースの研究で証明されています。
乳腺濃度が高濃度乳腺である女性は、乳腺濃度が脂肪性乳腺の女性よりも、乳がんが発症する可能性が4 ~ 6 倍高くなります。乳がんの治療で使用される、女性ホルモンを抑制する薬剤、アロマターゼ阻害薬療法や選択的エストロゲン受容体遮断薬などを使用して、乳腺濃度を下げる治療をすれば乳がんそのもののリスクもさげることが知られていますが、これら薬剤を生涯にわたって継続的に使用することは現実的ではありません。
マンモグラフィ上で本来の正常な乳腺の組織と等密度である小さな乳房病変が、高濃度乳房組織によって隠されてしまう状況はしばしば発生しており、これが高濃度乳腺では乳がんの小腫瘤が発見できない大きな理由になります。つまりコントラストがなくなってしまうのです。(”雪原の雪ウサギ”、”闇夜の烏現象”です)
これにより、高濃度乳房の患者さんのマンモグラフィによる検診は大変難しくなります。小さな乳腺腫瘍が見落とされ、リンパ節転移を伴うようなより大きな腫瘍になるまで発見されなかったり、結果として生存率の低下につながる可能性があります。
マンモグラフィの全体的な感度(がんを見つける力、がんの症例が100例あればそのうち何例見つけられるか)は70 %~90%とされます。
脂肪性乳腺の乳房濃度の女性では感度は 80%~98% ですが、高濃度乳腺の乳房濃度の女性では感度が 30%~48% まで低下することがあります。しかし乳腺濃度を落とせばこうしたマスキング効果が減少し、マンモグラムの感度が向上し、早期診断が容易になります。
乳腺濃度は、授乳経験をすれば下がります。また乳がんで使われる女性ホルモンを抑制する薬を使えば下がります。しかしそれは現実的ではありません。
では実行可能な方法として、乳腺濃度を下げるにはどのような方法がある、とLester先生は言われるのでしょうか?
70,000人以上の参加者を対象とした複数の研究の体系的レビューによって、乳腺濃度の増加がアルコール摂取と関連していることが判明しました。これはなぜなのでしょうか。現在予想されているメカニズムは、アルコール摂取によりエストロゲン(女性ホルモン)産生とアロマターゼ酵素活性の増加が起こることが原因とされています。これによりアンドロゲンからエストロゲンへの末梢変換が促進され、エストロゲンレベルの上昇が引き起こされます。アルコールはインスリン成長因子とインスリン様成長因子も増加させます。これらは乳腺上皮細胞の増殖を引き起こし、エストロゲンと相乗的に作用して乳腺濃度の上昇につながります。
閉経前および閉経後の女性 424 名を対象とした研究では、1 日あたり 10 g を超えるアルコール摂取 (ワイン 250 mL あたり 25 g、ビール 300 mL あたり 12 g、蒸留酒 20 mL あたり 6.2 g) が乳腺濃度の上昇と関連していました。
閉経前および閉経後の女性 1508 名を対象としたミネソタ乳がん家族コホート研究では、1 日のアルコール摂取量が 3.9 g 以下の女性では、飲酒しない女性と比較して 乳腺濃度が上昇していました(p=0.08)。
乳房密度が高い女性 497 人と乳房密度が低い女性 288 人を対象とした研究では、大量飲酒者 (1 週間に 140 g 以上) に分類された女性と非飲酒者に分類された女性を比較したところ、飲酒量が増えるにつれて乳房密度が有意に上昇していました(p=0.09) (オッズ比 [OR]、2.1、95% CI、1.2-3.9、P=0.01)。
同様に、約 2000 人のヨーロッパ人女性を対象とした研究では、飲酒量と乳房密度の増加の間に正の相関関係が示されました(p=0.01)。
25 5356 人の女性を対象とした大規模コホート研究であるデンマークの食事、がん、および健康研究では、週に 7 杯以上飲む 20-29 歳の女性では乳腺の濃度が高く、特に飲み物が蒸留酒の場合にその傾向が強い傾向が見られました (OR、1.31、95% CI、1.00-1.72)。
ただ飲酒量の多い女性では、たとえば肥満しやすい、あるいは塩分摂取量が多いなど、他にも関連する要素が存在するので、アルコールそのものが乳腺濃度を上昇させているのか、については今後の研究を俟たないと結論は出ないと思います。
アルコールは乳がん、特にエストロゲン受容体陽性がんの既知の危険因子であり、アルコールは閉経前および閉経後の女性のMBDを増加させます。25、26 MBDの増加は発がん性のメカニズムである可能性があります。
まとめ1
・アルコール摂取は、乳腺濃度を上昇させる効果がある可能性があります。
・・・・・・・・・・・・・・・・・・・長くなりそうなので、第2回に続きます。
ご予約専用ダイヤル
079-283-6103